4659. Найдите ошибки в приведённом тексте. Укажите номера предложений, в которых
сделаны ошибки, исправьте их.
(1)В ротовой полости находятся зубы, которые развиваются в лунках челюстей. (2)У взрослого человека 32 зуба. (3)На каждой челюсти расположены:4 резца, 2 клыка, 6 малых коренных и 4 больших коренных. (4)Каждый зуб состоит из двух частей: коронки и корней. (5)Зубы образованы снаружи дентином, а под ним расположена эмаль. (6)У человека сначала развиваются молочные зубы, а затем они заменяются постоянными. (7)При болезни зубов нарушается пищеварение.
Ошибки допущены в предложениях 3, 4, 5:
3) Малых коренных (премоляра) — 4, больших коренных (моляров) — 6
4) Зуб состоит из трех частей: коронки, шейки и корней
5) Снаружи зуб покрыт эмалью, под эмалью располагается дентин
P.S. Нашли ошибку в задании? Пожалуйста, сообщите о вашей находке 
При обращении указывайте id этого вопроса — 4659.
Верхняя и нижняя челюстная система имеет очень сложную анатомическую конструкцию. Костная структура характеризуется высокой зависимостью от эффективного кровоснабжения и необходимого питания для полноценного роста и развития. Полноценное функционирование костной системы напрямую связано с наличием всех элементов зубного ряда. Вследствие удаления или длительного отсутствия моляров развиваются различные патологические процессы альвеолярного отростка верхней и нижней челюсти.
В соответствии с анатомическими особенностями и имеющимися патологиями производится коррекция или же аугментация, наращивание костной ткани для успешного проведения протезирования. Соответствующее пародонтологическое лечение дает возможность надежно зафиксировать имплантат в ротовой полости без риска возможных осложнений. Наращивание нередко производится с использованием костно-замещающих биоматериалов искусственного или натурального происхождения. Комплексный подход в диагностировании патологии и высокоэффективная методика лечения позволяет достичь нужного результата.
Что такое альвеолярный отросток?
Костная ткань, состоящая из базального слоя, губчатой ткани и кортикальной пластины, играет важную роль в надежной фиксации зубочелюстной системы. В результате каждодневной физической нагрузки она подвергается морфологическим и гистологическим изменениям. Под альвеолярным отростком (АО) подразумевается анатомическая часть, которая удерживает элементы зубного ряда верхней и нижней челюсти. Формируется он с момента прорезывания зубных единиц и атрофируется после их потери.
Отросток состоит из внутренней и наружной кортикальной пластины и губчатой костной ткани. Он пронизан небольшими канальцами, через которые проходят кровеносные сосуды и нервы. Анатомическое строение гребня имеет непарную симметричную структуру, лунки могут отличаться по форме, размерам в зависимости от размещения зубных единиц. В центре альвеолярного гребня расположены альвеолы, чаще всего они имеют конусовидную форму. В результате патологии или утраты элементов зубного ряда происходит значительное уменьшение объемов костной ткани, что потребует восстановления альвеолярного отростка для последующего проведения имплантации.
Строение альвеолярного гребня
С учетом анатомического строения выделяют следующие части:
- Латеральная. Наружная стенка, расположенная в непосредственной близости от щек и губ.
- Медиальная. Внутренняя стенка, которая направлена в сторону языка и твердого нёба, имеет уплотненную структуру.
- Центральная. Место размещения зубных лунок, участок имеет большое количество кровеносных каналов. Именно здесь крепятся моляры и резцы.
Альвеолы, зубные лунки разграничиваются между собой специальными костными перегородками. В альвеолярной части присутствуют также межкорневые перегородки. При отсутствии функциональных нагрузок на гребневый участок начинает наблюдаться деформация альвеолярного отростка, изменение анатомического строения и его уменьшение. Развитие патологических процессов верхней и нижней челюсти нередко приводят к перелому альвеолярного отростка, что может требовать коррекции данной анатомической части.
Функции альвеолярного отростка верхней и нижней челюсти
- Фиксация и поддержание элементов зубочелюстной системы.
- Активное участие в пережевывании пищи.
- Облегчение процесса откусывания твердых продуктов.
Состояние АО отражается на внешних данных человека. Развитие патологий нередко приводит не только к ухудшению работоспособности моляров и резцов, но также сказывается на анатомии лицевого скелета. С годами нарушается снабжение кислородом костной ткани, что приводит к различным дефектам альвеолярного отростка. В итоге это может стать причиной потери зубных единиц, развития травматических повреждений, пародонтоза, пародонтита и других стоматологических проблем.
Признаки патологий альвеолярного гребня
- Преобладающая отечность слизистой оболочки в области альвеолярного гребня.
- Болевой синдром при пережевывании пищи, глотании слюны.
- Повреждение десневой ткани, кровоточивость.
- Появление множественных ссадин.
- Резкое расширение межзубных участков вследствие потери резцов.
- Развитие патологии окклюзии элементов зубочелюстной системы.
- Появление различных дефектов речи, которые могут выражаться в «шепелявости».
Кроме этого, может развиться гипертрофия альвеолярного отростка, выражающееся в увеличении объема костной ткани в связи с гистологическими изменениями. При внешнем осмотре и рентгенограмме может быть зафиксирована трещина гребня или же полное отделение костной ткани от фундаментальной черепной кости.
Причины атрофии альвеолярного отростка
- Травмы, механические повреждения участка.
- Морфологические изменения, связанные со значительным нарушением циркуляции крови.
- Образование неровных краев альвеол после удаления зубных единиц.
- Остеомиелит альвеолярного отростка, воспалительные процессы костной ткани.
- Новообразования, кисты, которые приводят к дистрофии гребня.
- Потеря элементов зубочелюстной системы.
Среди других причин развития патологических процессов могут быть хронические воспалительные процессы, фиброзный остит, который выражается в утончении костной структуры, или же опухоли альвеолярного отростка. Патология может быть связана и с наследственными факторами, генетической предрасположенностью. Во всех этих случаях требуется коррекция, незамедлительное вмешательство стоматолога-хирурга, так как ткань сама по себе не восстанавливается.
Диагностика заболеваний альвеолярного отростка
В целях правильного подбора терапевтической или хирургической методики лечения проводится соответствующий комплекс диагностических процедур: анализ крови, рентгенография. Дополнительно могут быть назначены МРТ, КТ верхней челюсти, биохимия. Последний анализ назначается если есть подозрения на нарушение обменных процессов в организме. В качестве диагностических процедур также назначают денситометрию, ортопантомограмму. Комплексная диагностика позволяет выстроить правильную тактику коррекции.
Лечение и восстановление альвеолярного отростка
- Технология Split-Control. Основное назначение данной процедуры – расширение челюстной кости для возможности последующего проведения имплантации. Процедуру выполняют следующим образом. Специалист распиливает гребень, в полость размещает биоматериал, заменитель костной ткани, производит наложение швов.
- Межкортикальная остеомия. Подразумевает под собой расщепление альвеолярного отростка с целью коррекции костной структуры. В ходе хирургического вмешательства производится пропил гребня для формирования подвижного фрагмента, который затем стоматолог-хирург перемещает в другую часть, где наблюдается недостаток костной ткани. Подвижная часть фиксируется при помощи специальных винтов, полость заполняется биоматериалом.
Время реабилитации после хирургического вмешательства и резекции альвеолярного отростка может составлять несколько месяцев. После этого можно будет приступать к вживлению импланта. В каждом случае требуется проконсультироваться непосредственно со стоматологом. Он отследит динамику и определит состояние альвеолярного отростка, в котором была расщелина или повреждение.
Преимущества проведения костной пластики
- Надежное сцепление импланта с костной тканью.
- Минимальная травматизация. Незначительное появление отека и гематомы.
- Высокая эффективность. Позволяет за короткий срок приступить к протезированию.
Перед проведением коррекции альвеолярного отростка необходимо удостовериться в наличии противопоказаний, например отсутствии аллергической реакции на биоматериал и препараты. Стоматологическое лечение не проводится при онкологических и аутоиммунных заболеваниях, а также плохой свертываемости крови. В некоторых случаях хирургическое вмешательство может быть отсрочено к моменту устранения соответствующих заболеваний.
Рекомендации по реабилитации
Реабилитационный период направлен на восстановление функций пострадавшего участка. После оперативного вмешательства рекомендуется:
- Соблюдать все рекомендации доктора.
- Отказаться от употребления слишком холодной или горячей пищи.
- Соблюдать правила гигиены полости рта.
- Отказаться от серьезных физических нагрузок.
- Соблюдать рекомендации по щадящему пищевому режиму.
Дополнительно могут быть рекомендованы ротовые ванночки с использованием антисептических растворов и применение мягких зубных щеток для исключения риска повреждения прооперированного участка. При соблюдении рекомендаций отсутствуют риски возможных осложнений. Успешное восстановление зависит от уровня квалификации хирурга. В нашей клинике «АльфаДент» работают исключительно профессионалы, которые проходят курсы по повышению квалификации и регулярно совершенствуют свои навыки.
Стоимость пластики альвеолярного отростка
На конечную цену процедуры влияет тип и объем остеоматериала, используемая методика лечения и сложность. Точную стоимость мы готовы озвучить после осмотра. Для получения бесплатной консультации обратитесь к нам. Гарантируем качественное оказание стоматологических услуг.
От лат. alveolus – лунка, ячейка.
Альвеола зуба – это углубление в кости челюсти, в котором расположены корни зуба.
У человека при нормальном развитии альвеолярные лунки находятся на альвеолярных отростках обеих челюстей. На верхней и нижней челюстях с каждой стороны расположено по восемь альвеол, пронизанных нервными окончаниями и кровеносными сосудами.
Зубные альвеолярные лунки разделены между собой межальвеолярными перегородками – губчатым веществом, покрытым костными пластинками. Если у зуба имеется несколько корней, то между ними также имеются межкорневые костные перегородки. Стенки альвеол с одной стороны прикреплены к челюсти, а с другой – к зубам. Прикрепление корней зубов к стенкам альвеолы происходит при помощи периодонта.
Альвеолярные лунки центральных и боковых резцов, а также клыков имеют губную и язычную стороны, а лунки малых и больших коренных зубов (премоляров и моляров) – щечную и язычную. Самая глубокая альвеолярная лунка у клыков может достигать до 18 мм.
Альвеола зуба после удаления

Заместитель главного врача, кандидат медицинских
наук по специальностям: стоматология и медицинская микробиология
Альвеола зуба — это своеобразные углубления (лунки) в челюстях, в которых размещаются корни зуба.
Несмотря на то, что стоматология в последние годы испытывает тенденцию к стремительному развитию, удаление зубов и по сей день остается распространенной операцией.
Когда стоматолог проводит экстирпацию проблемной зубной единицы, на ее месте остается отверстие, которое носит название альвеолярная лунка.
Если не предпринимать никаких действий, альвеола, оставшаяся после удаления зуба, в ближайшее время затянется самостоятельно, что приведет к резорбции (значительному уменьшению костной ткани), и сделает затруднительным, а в некоторых случаях и невозможным, дальнейшее вживление импланта. Поэтому сегодня опытные стоматологи стремятся сохранить альвеолы во рту в их первоначальном состоянии даже при отсутствии зуба.
Почему важно сохранить альвеолу после удаления зуба?
Чтобы ответить на этот вопрос, необходимо разобраться, что такое альвеола зуба, какое значение она играет и где находится. Данный термин, используемый в стоматологии, переводится как ячейка, т. к. эти анатомические области представляют собой отверстия, в которых плотно закреплены зубные корни.
Структура альвеолы губчатая, пронизанная кровеносными сосудами, питающими альвеолярные отростки, и нервными окончаниями, обеспечивающими их чувствительность. Благодаря альвеолярным углублениям, расположенным в челюстных пластинах, человек может пережевывать пищу без риска, что его зубные единицы расшатаются и выпадут от оказываемой на них нагрузки.
Набирающая с каждым годом популярность имплантация зубов, позволяющая восстановить зубной ряд без повреждения находящихся в непосредственной близости с прорехой здоровых зубов, возможна только в том случае, когда имеется достаточный объем костной ткани. При экстирпации зубной единицы она начинает быстро убывать, поэтому, если планируется не одномоментная, а отсроченная имплантация после удаления зуба, нельзя допускать естественного зарастания лунки, провоцирующего ускоренное разрушение кости.
Стоматологические методики сохранения альвеолы
Для того, чтобы альвеолярная лунка сохранилась и не началась резорбция кости, в современной стоматологии применяют несколько методов:
- RST (техника погружения корня). Смысл данной методики заключается в удалении только коронковой части зуба и оставлении в лунке корня, что предотвращает процесс резорбции и позволяет полностью сохранить альвеолярную кость.
- Презервация лунки. Эффективная и простая технология, позволяющая провести атравматичное удаление зуба и максимально сохранить контуры альвеолярного отверстия и костных структур. Не представляющая никаких рисков операция выполняется в несколько этапов:
- проводниковая анестезия (инъекционное введение обезболивающего средства не в непосредственной близости от проблемного зуда, а рядом с нервным стволом, что позволяет обезболить достаточно обширную область);
- сепарация слизистой – отделение от шейки зуба десенных тканей и круговой связки;
- аккуратное удаление зуба – однокоренные вывихивают элеватором, а многокорневые перед вывихиванием дополнительно распиливают;
- обработка раневой поверхности антисептическим раствором и добавление костного материала в альвеолу, оставшуюся после удаления зуба;
- установка водонепроницаемой мембраны для защиты от микрофлоры ротовой полости;
- наложение швов.
Послеоперационная зона полностью заживает к четвёртой неделе, и через 3-6месяцев на данный участок может быть установлен имплант.
Экстирпация зуба в Москве
К сожалению, далеко не все стоматологические клиники столицы практикуют щадящее удаление зубов и сохранение альвеолярной лунки, поэтому для проведения этой операции следует выбирать ту стоматологию, где работают грамотные и опытные специалисты, для которых проблемы любого пациента стоят на первом месте.
При удалении зубов стоматологи, работающие в нашей клинике, ориентируются на достижение следующих целей:
- Профилактика разрушения альвеолярной кости и сохранение ее полного объема для проведения отсроченной имплантации.
- Создание оптимального контура мягких и костных тканей, позволяющего сохранить естественные анатомические особенности проблемной области.
К признанным многочисленными пациентами преимуществам лечения, удаления и имплантации зубов в нашей клинике относятся:
- бесплатное проведение первичной консультации;
- составление индивидуального плана лечения для каждого пациента;
- применение в работе дентального микроскопа, гарантирующее высокую точность и качество;
- использование для заполнения лунки после удаления зуба костного материала нового поколения;
выполнение стоматологических манипуляций только с надежным и безопасным для конкретного человека обезболиванием.
Всего лишь поднимите трубку и позвоните нам!
Мы обязательно сделаем Вам предложение, от которого Вы не сможете отказаться!
Наша клиника
Что это и как выглядит?
Альвеолит, сухая лунка (alveolitis) — воспаление альвеолярного отростка в области лунки зуба (в стоматологии называется альвеолой). Развивается в послеоперационный период, как осложнение после операции по удалению зуба. Впервые термин использовал доктор А.Е. Верлоцкий в 1960 году, как определение посттравматического инфицирования и воспаления альвеолы удаленного зуба, развивающиеся сроком от 3 до 7 дней.
Врачи описывают альвеолит так: «послеоперационная боль в месте удаления и вокруг него усиливается в течение трех дней после экстракции, сопровождается частичным или полным выпадением сгустка крови из альвеолярной впадины, возможен неприятный запах изо рта».
Как развивается альвеолит?
После удаления зуба стенки альвеолы обнажены. Врач следит, чтобы лунка была покрыта кровяным сгустком, который обеспечивает естественное заживление раны. Кровь защищает альвеолу от инфицирования из ротовой полости, пока на ране заживает слизистый эпителий. В нормальных условиях регенерация лунки занимает до 40 дней:
- Первый этап — грануляция. На 3-4 день после операции из кровяного сгустка формируется молодая соединительная ткань. Через 2 недели грануляционная ткань полностью покрывает дно и стенки лунки.
- На 30-45 день после удаления лунка зуба заполняется губчатой тканью с мелкими ячейками. Через 3-4 месяца костная ткань и слизистая альвеолы восстановлены.
Альвеолит ускоряет процесс фибринолиза — растворение сгустков крови и тромбов. Сгусток может разлагаться после травматичного удаления или под действием бактерий. В сухой лунке скапливаются частицы пищи, а бактериальная пленка замедляет заживление. Стенки лунки остаются сухими, на них не образуются остеоидные балочки, которые образуют волокна новой костной ткани.
Причины развития альвеолита
Главная причина альвеолита — нарушение естественного восстановления тканей в альвеоле. Врачи выделяют следующие факторы риска развития альвеолита:
- Хирургическая травма (особенно при удалении нижних восьмерок). При сложном извлечении зуба врач может задеть стенку альвеолы, что приводит к сдавлению сосудов, нарушению восстановления ткани.
- Возраст пациента. Как правило, альвеолярный остит развивается у 45% пациентов старше 50 лет. Обусловлено слабым иммунитетом, снижением сопротивляемости болезням, медленным затягиванием ран.
- Курение. Увеличивает риск развития осложнения в 5 раз. Альвеола загрязняется, высыхает от микроожога слизистой. Никотин сужает мелкие кровеносные сосуды, замедляя образование сгустка крови.
- Место извлечения. Сухая лунка чаще возникает на нижней челюсти, чем на верхней. Нижняя челюсть хуже снабжается кровью, лунки моляров или премоляров быстрее забиваются остатками еды, чем на верхней челюсти.
- Инфекция в полости рта. Причиной может быть невылеченный гингивит или периодонтит, инфекционные заболевания, наличие в осколка корня в лунке удаленного зуба.
- Сахарный диабет. Осложняет заживление раны, у больных альвеолит протекает с выраженным воспалительным процессом.
- Заболевания, нарушающие свертываемость крови (гемофилия, болезнь Шенлейна-Геноха). А также прием противосвертывающих препаратов от образования тромбов.
- Анестезия с вазоконстриктором. Ряд врачей считает, что сосудосуживающие препараты в сочетании с местным анестетиком приводят к спазму сосудов, который осложняет образование кровяного сгустка.
- Несоблюдение послеоперационных рекомендаций стоматолога-хирурга. Полоскание рта, жевание на участке удаленного зуба, неаккуратная очистка зубов может травмировать кровяной сгусток.
Патогенная микрофлора
Врачи определили виды микроорганизмов, которые вызывают воспаление лунки — это условно-патогенные бактерии. Согласно исследованиям, в большинстве случаев альвеолит возникает из-за Streptococcus Staphylococcus, Actinomyces viscosus. Эти микроорганизмы развивают альвеолит, задерживая заживление лунки. Реже из-за Candida, Enterococcus, Escherichia. Бактерии проникают в рану из некупированных очагов. Перикоронит и другие заболевания пародонта осложняют течение болезни.
Развитию альвеолита способствуют местные факторы — травматичное удаление, состав слюны, нарушение рекомендаций стоматолога после операции. Также микробная среда ротовой полости вызывает тяжелые формы при осложнении.
Симптомы и признаки
Жалобы пациентов:
- Тупая, ноющая, пульсирующая боль. Пациенты отмечают умеренный дискомфорт в течение 24 часов. Луночковая боль начинается на 2-4 день после операции, может продолжаться всю ночь, а без лечения длится от 5 до 10 дней. Пульсирующая боль распространяется в челюсть, ухо, шею. Безрецептурные обезболивающие препараты плохо справляются.
- Неприятный привкус и внутриротовой галитоз (запах во рту). Частицы пищи ферментируются бактериями, образуют токсины или антигены, которые раздражают кость, вызывают боль в челюсти.
- Нарушение общего самочувствия, болезненное открывание рта, неудобно глотать (в основном после экстракции моляров нижней челюсти)
- Повышение температуры тела до 38 ºC, слабость или недомогание.
- Боль при открытии рта или глотании (удален зуб мудрости или второй моляр).
Видимые симптомы альвеолита при осмотре:
- Заметно оголение альвеолярной кости в лунке удаленного зуба, кровяной сгусток распался или отсутствует. Заметны пищевые остатки.
- Грязно-серый налет, появляется гнойное воспаление с неприятным гнилостным запахом изо рта.
- На 2-3 день воспаляется десна вокруг лунки, появляется отек. Прикосновение к слизистой на переходной складке десны болезненно.
- Лимфатические узлы на шее и челюсти увеличены.
Опасность невылеченного альвеолярного остеита
Своевременное лечение альвеолита способствует выздоровлению через 5-7 дней. Воспаление сходит на 10 день, а через 2 недели исчезает отек и альвеола покрывается слизистой оболочкой. Дальнейшее заживление проходит, как при отсутствии осложнений.
Затягивать с лечением опасно, потому что на фоне альвеолярного остита развиваются другие осложнения и новые заболевания. Например, при гнойно-некротическом осложнении боль и воспаления не прекращаются. При этом альвеолит принимает тяжелую форму — остеомиелит зубной альвеолы. В этом случае лечение затянется — луночковая боль лечится антибиотиками сроком до 6 недель, а при сильном разрушении кости может потребоваться ее наращивание (остеопластика длится от 3-4 месяцев).
Осложнения альвеолита после удаления зуба
Последствия невылеченной сухой лунки:
- разрушение мягких тканей десны, инфицирование через кровеносные сосуды приводит к сепсису, слабости и заболеванию других органов;
- воспаление гайморовой пазухи носа — инфекция из лунок удаленных премоляров переходит через сообщение с челюстью, развивается верхнечелюстной синусит или гайморит;
- распространение гноя в мягких тканях провоцирует образование периодонтального гнойника или абсцесса десны;
- скопление гноя в надкостнице вызывает острый периостит, а при поражении челюсти развивается одонтогенный остеомиелит.
Не занимайтесь самолечением, потому что альвеолит может перейти в осложненную форму. Если болезненные симптомы не проходят через 2-4 дня после удаления зуба, обратитесь к лечащему хирургу-стоматологу.
Классификация и стадии развития болезненного альвеолита
Клинико-анатомическая классификация альвеолита челюстей:
- Острая стадия. Альвеола зуба пуста или с инфицированным сгустком. На рентгене определяется перелом краев альвеолы.
- Острый серозный альвеолит развивается на 2-3 день и продолжается 7-12 дней. Характерны сильные непроизвольные боли. Лунка пустая, тромб отошел или распался, поэтому альвеола наполнена остатками пищи, воспалена и отечна. Пациент жалуется на болевые ощущения во время жевания.
- Гнойно-некротическая форма. Начинается на 3-4 день после извлечения корня, длится до 10 дней. В этот период температура тела держится около 37,5-38 °С. Лицо бледнеет, щека отекает, увеличиваются лимфоузлы. Больно открывать рот или касаться десны у лунки. Вместо кровяного сгустка в альвеоле, скапливаются гнойные массы, слизистая покрыта серым налетом, появляется гнилостный запах.
- Подострая стадия. Общее состояние пациента улучшается. В лунке разрастается грануляционная ткань. На рентгене показан мраморный рисунок кости (размытая структура между молодой и здоровой тканью).
- Хроническая стадия. Дискомфорт незначителен, боль уменьшается, на десне может выйти гнойник со свищевым ходом, через который выходит гной.
- Хронический остеомиелит лунки. Обнаруживается на 6-7 день. Боль распространяется по лицу, в виски или ухо. Жалобы пациента на температуру до 37,5 °С, слизистая оболочка синюшного цвета, болезненна при касании, из лунки выходит гной. При своевременном лечении гнойное воспаление купируется к концу третьей недели.
- Гипертрофический альвеолит развивается через 2 недели после экстракции продолжается до 4 недель. Постоянные боли в челюсти (ноющие, режущие), усиливаются во время еды. Прикосновение к месту удаления вызывает кровотечение. Внутри альвеолы разрастаются гнилостные грануляции, покрытые мягким зубным налетом.
Амбулаторная диагностика
- Сбор анамнеза.
Врач выяснит, на что жалуется пациент, когда начались болезненные симптомы, было ли начато лечение. Узнает, есть ли аллергии, острые или хронические заболевания. Проверяется соблюдение рекомендаций после удаления зуба, качество гигиенического ухода.
- Визуальное исследование, осмотр полости рта.
Проверяется насколько отекла мягкая ткань в области лунки удаленного зуба. Прощупываются нижнечелюстные лимфоузлы, проводится пальпация соседних зубов. Оценивается болезненность при открытии рта, состояние зубного ряда.
- Рентгенологическое обследование.
Дополнительный метод исследования позволяет определить, травмы соседних зубов или челюсти, осколков корней в альвеоле, повреждение нерва. Исследуются острые края лунки, дефекты альвеолярных стенок.
Лечение альвеолита
Лечение в клинике сводится к купированию воспаления, образованию и фиксации нового кровяного сгустка в альвеоле, нормализации общего состояния.
Этапы амбулаторного лечения
- Местная анестезия для обезболивания десны в области альвеолярного отростка.
- Антисептическая обработка лунки теплым раствором антисептика (водный раствор хлоргексидина 0,06%, 1% раствор диоксидина). Лунку промывают шприцем с раствором под давлением, удаляют остатки еды и мягкий зубной налет. В гнойной стадии рану обрабатывают протеолитическими ферментами, чтобы расщепить некротизированную ткань, а затем повторно обрабатывают теплым раствором антисептика.
- Кюретаж (ревизия). Острую кюретажную ложку или кюрет аккуратно вводят в альвеолу, чтобы не травмировать стенки. Удаляют грануляционную ткань, остатки кровяного сгустка, осколки зубов, костные фрагменты альвеолярных стенок. Кюретаж не проводят на гнойной стадии заболевания, чтобы инфекция не перешла на костную ткань альвеолы.
- Повторная антисептическая обработка антисептиком.
- Введение гемостатической губки/турунды с йодоформом или гентамицином (Альвостаз или Альвожиль), чтобы защитить альвеолу от механического повреждения. Накладывают швы, сверху покрывают стерильным марлевым тампоном на 20-30 минут. При гнойной или хронической стадии врач назначает аппликации в области удаленного зуба мазью «Левомеколь», «Гиоксизон» или «Метрогил дента гель» по 10-15 минут на 3-4 раза в день в течение недели.
- После обработки и использования лекарства, на рану накладывают швы или покрывают марлевым тампоном. Тампон можно снять через 30 минут, а швы на 7-10 день.
Клинический пример лечения
Пациент обратился в хирургическое отделение стоматологической клиники «Менделеев» в Москве с жалобой на постоянную боль в месте удаленного 3 дня назад зуба. Диагноз — острый альвеолит. Врач собрал анамнез, сопутствующих заболеваний и аллергических реакций выявлено не было. Пациенту предложили заполнить бланк с характеристикой боли, он отметил сильный дискомфорт.
На осмотре изменения симметрии лица не было, открывание рта безболезненно, лимфоузлы не были увеличены. В полости рта врач заметил покраснения слизистой без патологий. На десне в области лунки второго моляра выявили отеки, прикосновение вызывало боль, в альвеоле не было сгустка. Изменений челюстной кости на рентгенографических снимках не было.
Лечение лунки зуба. Альвеолу обработали раствором хлоргексидина 0,05%. Лунку заполнили лекарством (антибиотик на основе грамицидина C, преднизолона и бензокаина), для купирования воспаления и снятия боли.
Второй визит в клинику. Пациент отметил уменьшение болевого синдрома в течение 12 часов после лечения. Все еще беспокоил незначительный дискомфорт. Воспаление в области лунки сошло, десна стала розового цвета, альвеолу заполнили лекарством.
Визит на третий день. Жалоб не было, воспаление полностью купировалось, началось заживление лунки. Поставили диагноз — клиническое выздоровление.
Медикаментозное лечение
Врач назначает лекарственную терапию после осмотра, как местное или общее лечение на ранних стадиях заболевания. Виды препаратов для лечения альвеолита:
- Антибиотик широкого спектра.
- полусинтетические пенициллиновые антибиотики (амоксициллин, ампициллин) или макролиды при неосложненной инфекции;
- антигистаминные препараты, чтобы снять аллергию (димедрол, супрастин, диазолин);
- кальций;
- витамины (мультивитамины, витамин C по 2-3 г в день).
- Ферменты, чтобы промыть лунку. Назначают прием в комплексе с антибиотиком для усиления действия препарата на микрофлору. Оказывают противовоспалительное и противоотечное действие.
- Антисептические средства для полосканий рта от бактерий или вирусов, к примеру, солевой раствор или хлоргексидин 0,1-0,2%, мирамистин 0,01% и другие. Применяются в течение 1-2 недель.
- Противомикробные препараты системного применения. Назначают при прогрессировании воспаления и в начальной стадии острого остеомиелита челюсти, а также при осложнениях после хирургического вмешательства.
- Нестероидные противовоспалительные (НПВС). Выписываются для противовоспалительного, жаропонижающего эффекта, снимают болевые симптомы. Применение — на 2-3 день после операции. Например, ибупрофен для человека 70 кг дозировка до 400 мг 4 раза в день.
Важно! Принимать медицинские препараты можно только после назначения врача согласно указанной дозировке и графику.
Профилактика сухой лунки
Профилактические меры для пациента заключаются в соблюдении клинических рекомендаций врача:
- носить марлевый тампон в течение 20-30 минут после удаления проблемной единицы;
- не щупать лунку языком или пальцем, чтобы не разрушить структуру вторичного сгустка или лекарства;
- принимать назначенные препараты согласно дозировке;
- отказаться от полоскания рта, питья через соломину, сплевывания слюны (нарушается стабильность сгустка);
- стараться не есть твердую пищу;
- не принимать горячую ванну;
- отказ от курения и алкоголя, чтобы сгусток не растворился.
После удаления зуба очищайте мягкий налет с языка и зубного ряда, не касаясь лунки. Вместо полоскания, делайте антисептические ванночки. Посетите стоматолога-гигиениста для проведения профессиональной чистки ротовой полости.
Больше о профилактике в домашних условиях и контрольных визитах можно узнать на консультации в стоматологии «Менделеев».
Сведения об источниках информации:
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5932271/ — исследование сухой лунки зуба, диагностика и методы клинического лечения от Национальной медицинской библиотеки США.
- https://www.msdmanuals.com/professional/dental-disorders/dental-emergencies/postextraction-problems — постэкстракционные проблемы и осложнения после удаления зубов.
- The management of dry socket/alveolar osteitis (Лечение сухого суставного/альвеолярного остеита) — доктор Denis Bowe, университет Бирмингема.
- Клинический протокол по диагностике и лечению воспалительных заболеваний челюстно-лицевой области — Ассоциация челюстно-лицевых хирургов и хирургов-стоматологов. Москва 2014 год.
- Клинические рекомендации и протоколы лечения при диагнозе Альвеолит — Стоматологическая ассоциация России 2018 год.
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Окушко В.Р.
2
Алешкина О.Ю.
1
Чепендюк Т.А.
2
1 ГБОУ ВПО Саратовский ГМУ им. В. И. Разумовского Минздрава России
2 Приднестровский государственный университет им. Т. Г. Шевченко
Изучено 197 панорамных ортопантомограмм челюстей детей в возрасте от 7 до 12 лет. Установлено, что онтогенез крипты зубного зачатка условно можно подразделить на четыре рентгенологически выявляемых периода: «пустая» минерализующаяся крипта (без видимой тени зубного зачатка), шаровидная высокоминерализованная крипта (уже содержащая минерализующийся зубной зачаток), эллипсоидная и сегментированная крипта. Сегментированная крипта состоит из проксимального и дистального сегментов. Расширение дистального сегмента крипты в направляющий канал прорезывания, предшествует перемещению прорезающегося зуба. Выявлено, что процесс минерализации стенки крипты опережает минерализацию твёрдых тканей зубного зачатка. Это позволяет предположить, что крипта выполняет экранирующую функцию, защищая зачаток от механических воздействий. Трансформация стенки крипты опережает собственно онтогенез.
лунка зубного зачатка
направляющий канал
рентгенологическая анатомия
конфигурация крипты
1. Окушко В. Р. Опыт построения системной концепции этиологии и патогенеза кариеса зубов // Стоматология. – 1976. – № 1. – С.98-100.
2. Cahill DR. Histological changes in the bony crypt and gubernacular canal of erupting permanent premolars during deciduous premolar exfoliation in beagles / D. R. Cahill // J Dent Res. – 1974. – P.753-786.
3. Frost H. M. Bone’s mechanostat / H. M. Frost // The Anatomical Record Part A: Discoveries in Molecular, Cellular, and Evolutionary Biology. – 2003. – Vol. 275A, Issue 2. – P. 1081–1101.
4. Hodson J. J. The gubernaculum dentis / J. J. Hodson // Dent Practit. – 1971. – Aug.; 21(12). – P. 423-428.
5. Shiozaki K. Mandibular lingual canals distribute to the dental crypts in prenatal stage / K. Shiozaki, K. Fukami // Surgical and Radiologic Anatomy-July 2014. – Vol. 36, Issue 5. – P. 447-453.
6. Wise G. E., Fan W. Changes in the tartrate-resistant acid phosphatase cell population in dental follicles and bony crypts of rat molars during tooth eruption / G. E. Wise, W. Fan // J Dent Res. – 1989 Feb; 68(2). – P.150-156.
Стоматология в качестве самостоятельного раздела здравоохранения, существует в силу массовой распространённости её основных заболеваний. Общеизвестно, хотя возможно и не очень глубоко осознанно, что современное человечество пребывает в условиях пандемии кариеса (практически 100 %), пародонтита (порядка 60 %) и аномалий прикуса (до 50 %). Причину этого явления невозможно свести к особенностям потребляемой пищи – обработанности, консистенции и насыщенности легкоусвояемыми углеводами.
В достаточной степени высока вероятность, что упомянутая глобальная эпидемиологическая ситуация определяется особенностями начальных этапов онтогенеза жевательного аппарата, свойственными популяциям, вышедшим из-под контроля естественного биологического пресса [1]. Значение процесса формирования зубочелюстного аппарата, включая его резистентность к неблагоприятным средовым условиям, не должно вызывать сомнений. В то же время именно данная проблематика оказалась незаслуженно оттеснённой фактически исключительно поисками повреждающих воздействий патогенов и противодействия им. Нет единого мнения по кардинальным закономерностям грубой доставки (перемещении) ингредиентов обызвествления эмали, т.е. обеспечения её уникальных прочностных параметров и до, и после прорезывания зуба. Неизвестны механизмы перемещения и прорезывания зуба. Не изучена защитная роль кревикулярной жидкости. Более того, фактически не существует дисциплины, изучающей органную физиологию зуба, процессы, протекающие в зубе на протяжении его возникновения, функционирования и инволюции. По существу, речь идет о целой области неизведанных процессов и закономерностей, имеющих место в онтогенезе зуба. Предлагаемые материалы необходимы для изучения процессов, протекающих в функциональной единице зубочелюстной системы – в зубе и его опорном аппарате. В настоящей работе мы сосредоточились на рассмотрении лунки зубного зачатка – наименее изученном и биологически оцененном образовании. В литературе в основном описываются изменения, происходящие в зубном фолликуле в течение его онтогенеза, а провизорный орган, в котором и происходят все эти изменения с зачатком зуба, до сих пор находится вне поля зрения не только исследователей-морфологов, но и клиницистов. В русскоязычной литературе она терминологически обозначается, как вместилище, лунка, ложе зачатка. Согласно учебникам по анатомии, атласам и монографиям зачаток зуба расположен в альвеолярном отростке челюсти непосредственно обозначаемый чаще всего, как лунка (alveolа). Иностранные учёные данную структуру именуют «bonycrypts» «крипта». Так или иначе, речь идет о полостном тонкостенном костном образовании, заключающем в себе зубной зачаток. В силу замкнутости его корректнее терминологически обозначать как «крипта» (crypt). Данный термин уже давно закрепился в мировой литературе [2,4-6]. В доступной нам литературе не обнаружены данные описывающие и раскрывающие морфофункциональные закономерности крипты и её обызвестлённой стенки. Отсутствие фактического материала по его функциональной морфологии существенно затрудняет постижение закономерностей одонтогенеза, со всеми вытекающими из этого сложностями концептуального и практического плана.
Цель работы – выявление общих рентгенанатомических закономерностей возникновения и развития лунки зубного зачатка (крипты), на основе изучения панорамных рентгенограмм или ортопантомограмм (ОПТГ).
Материалы и методы. Всего было изучено 197 панорамных ортопантомограмм челюстей детей в возрасте от 7 до 12 лет. При этом они были условно разделены по возрасту на 3 группы: 1-я группа – 7–8 лет (38 ОПТГ), 2-я группа – 9–10 лет (63 ОПТГ) и 3-я группа – 11–12 лет (96 ОПТГ). Данные панорамные рентгенограммы выполнены на цифровых установках (Simens).
Материал был изучен методом визуальной сравнительной оценки конфигурации, размеров, рентгеновской плотности крипты зубного зачатка на различных этапах одонтогенеза.
Результаты исследования
При обзорной оценке имеющихся рентгенограмм в первом приближении выявлены тени фолликулов зачатков всех постоянных зубов вне связи с их нормальной или девиантной локализацией в альвеолярном отростке. На большей части ОПТГ различаются тени зубных фолликулов, находящиеся на различных ступенях развития вплоть до сформированного, прорезающегося или прорезавшегося зуба. При этом в выделенных нами 3-х возрастных группах встречаются зачатки зубов, условно относимые к различному собственному возрасту крипты. Последние естественно коррелируют с возрастом ребёнка, но сохраняют специфическую «возрастную» конфигурацию.
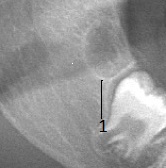
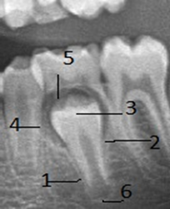
В первую очередь обращает на себя внимание то, что рентгенологически выявляемая крипта (1) зубного зачатка формируется до начала проявления признаков минерализации тканей зуба («пустая крипта») (рис. 1).
Рис. 1. Формирование костной стенки (1) лунки (крипты) зубного зачатка
Рентгенологически крипта видна в виде участка овальной формы с чётко выраженным ободком уплотнения, по периферии соответствующий стенке крипты. Её плотность приближается к плотности кортикальной пластинки альвеолярного отростка. На изучаемых нами ОПТГ такие «пустые» анатомические структуры являются самым ранним рентгенологическим признаком развивающегося зуба, которые чётко визуализированы у 7-х и 8-х зубов нижней челюсти.
Рентгенологическая картина последующего этапа, связанного с полным формированием стенки крипты, характеризуется уже и признаками начальной минерализации твёрдых тканей зуба. При этом зубной зачаток располагается в центре лунки, но конгруэнтней. На ОПТГ визуализируется крипта с заключённой в ней коронкой формирующегося зуба. При её рассмотрении видно, что процесс обызвествления начинается от эмалево-дентинной границы. Вначале минерализуется эмаль, а затем и менее плотный дентин. Одновременно с признаками минерализации зубного зачатка наблюдается и изменчивость конфигурации стенки его крипты. Данная изменчивость подчиняется не только собственным (имманентным) ей закономерностям, но явно связана и с морфологической изменчивостью развивающегося зуба.
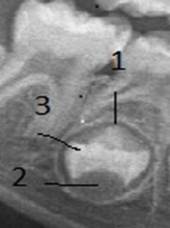
На начальных этапах онтогенеза конфигурация рентгеновской тени крипты приближена к окружности (шару) (рис. 2).
Рис. 2. Шаровидная конфигурация лунки (крипты): 1 – стенка крипты; 2 – формирующаяся пульпа зубного зачатка;3 – дентин
Данная конфигурация крипты представляет замкнутую структуру с плотностью стенки аналогичной компактной пластинке альвеолярного отростка челюстей. По внешнему периметру крипты наблюдается зона пониженной рентгеновской плотности, плавно переходящая в структуры альвеолярного отростка. Кнутри от периметра стенки крипты выявлена зона максимальной прозрачности, окаймляющая минерализованные ткани фолликула. В проксимальном отделе крипты данная кайма плавно переходит в более плотную (минерализованную) зону, морфологически соответствующую формирующейся пульпе (2) зубного зачатка. В зубном зачатке визуализируется эмаль и дентин (3), плотность которых существенно превышает плотность альвеолярного отростка.
На изображениях более зрелых и минерализованных зубных зачатков крипта увеличивается в продольном размере в соответствии с удлинением корня зачатка, приобретая форму эллипса (рис. 3).
Рис. 3. Эллипсовидная конфигурация крипты зубного зачатка:1 – стенка крипты; 2 – проксимальный отдел крипты; 3 – дистальный отдел (апикальный) крипты; 4 –место формирования направляющего канала
Исходя из полученных данных, во всех криптах ретгенологически можно выделить проксимальный отдел – основание (дно) крипты (2) и дистальный (апикальный) отдел (3), который переходит в формирующийся направляющий канал (4), ведущий в ротовую полость.
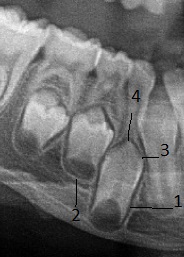
На рентгенологической картине поздних этапов, непосредственно предшествующих прорезыванию зуба, контур крипты теряет эллипсовидную форму. Она вблизи шейки формирующегося зуба сужается, сближаясь с дентином корня, и обхватывает его в виде «муфты». При этом проксимальный сегмент становится рентгенологически неотличимым от стенки лунки зрелого зуба Реконструкция боковых поверхностей крипты приводит её внутренние очертания к форме «гиперболоида», при этом она приобретает конфигурацию сегментированной крипты, оказываясь разделённой данной «муфтой» (2) на два сегмента – дистальный (4) и проксимальный (1), имеющий основание (6), которые на более поздних этапах эволюционируют в противоположных направлениях (Рис. 4).
Рис. 4. Сегментированная конфигурация крипты зубного зачатка: 1 – проксимальный сегмент;2 – сужение крипты («муфта») в месте формирующейся шейки зубного зачатка; 3 – зубной зачаток; 4 – расширенный дистальный сегмент; 5 – место формирования направляющего канала
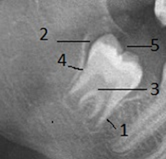
Исходя из морфологических данных, проксимальный отдел, уменьшаясь в объёме, превращается в зону роста верхушки корня. В противоположность ему дистальный сегмент (2), наоборот, расширяется выше «муфты» (4), сливаясь с направляющим каналом (5), и формирует пути прорезывания зуба, что видно на ОПТГ (Рис. 5).
Рис. 5. Сегментированная крипта с уже раскрытым в ротовую полость направляющим каналом:1 – проксимальный сегмент крипты; 2 – дистальный сегмент крипты; 3 – зубной зачаток; 4 – сужение крипты в виде «муфты»; 5 – направляющий канал
Таким образом, мы констатируем полную трансформацию контура крипты. Она из выпуклой в центральной части анатомической структуры, в последующем приобретает вид вогнутой. При этом обращает на себя внимание факт первичности процесса минерализации, протекающего в стенке крипты по отношению к аналогичному в твердых тканях зуба. Помимо первичности минерализации стенки крипты также происходит деминерализация стенок направляющего канала и сближение стенок крипты на уровне середины зубного зачатка.
С рентгенологической точки зрения, мы констатируем формирование сужения («муфты») в центральной части крипты опережающего её трансформацию. А изменение конфигурации стенки крипты опережает собственно процесс одонтогенеза.
Таким образом, онтогенез крипты зубного зачатка условно можно подразделить на четыре рентгенологически выявляемых периода: «пустая» минерализующаяся крипта (без видимой тени зубного зачатка), шаровидная высокоминерализованная крипта (уже содержащая минерализующийся зубной зачаток), эллипсовидная крипта, защищающая своей костной стенкой удлиняющийся минерализованный зубной зачаток и завершающий сегментированный (гиперболоидный) период. В дальнейшем крипта становится конгруэнтна корню зуба и в итоге окончательно трансформируется в альвеолу сформированного зуба.
Обсуждение результатов исследования
Как мы видим рентгенологически, в эволюции крипты и зачатка по показателям их минерализации отчётливо выделяются узловые моменты.
К таким узловым моментам, в первую очередь, следует отнести возникновение минерализованной стенки крипты, которое предшествует появлению тени зубного зачатка. Формирование крипты – костной стенки альвеолы – явление универсальное и достойно внимания в качестве дополнительного свидетельства особого исключительного её значения для процесса развития зубов. Минерализация тканей зачатка зуба по времени несомненно вторична: она визуализируется исключительно после обызвествления стенки крипты фолликула. Благодаря такой упреждающей минерализации крипта развивающаяся защищает развивающийся зачаток зуба от действия универсальных механических законов трабекуляризации кости, описанных теоремой Фроста, челюсти и выполняет особую экранирующую функцию [3]. Эти законы действительны при формировании, перестройке и развитии всего скелета, включая челюсти на всём протяжении их онтогении, но благодаря крипте не могут распространяться на защищённое её стенкой пространство – и его содержимое (зубной зачаток). Это содержимое оказывается выключенным из сферы их действия до тех пор, пока сохранена замкнутость и целостность механостатического барьера, поглощающего («гасящего») соответствующие внешние силовые воздействия при ремоделировании окружающей костной ткани альвеолярных отростков.
Особый интерес для нашего исследования представляет следующий узловой момент –наличие полосы повышенной прозрачности, окружающей зубной зачаток, является ещё одним общеизвестным, но недооцененным признаком рентгеновского изображения фолликула. Эта полоса отражает пространство вокруг фолликула, в значительной степени занятое жидкостью, которая обнаруживается при оперативных вмешательствах и в экспериментах, благодаря существенному объёму этого специфического пространства. Таким образом, зачаток зуба находится в крипте в свободном состоянии, как бы «плавая» в фолликулярной жидкости.
К моменту завершения минерализации зубного зачатка, данная полоса в центральной части начинает сужаться (третий узловой момент), что отражает важнейший этап развития зубного зачатка. В этой области по мере её сужения зубной зачаток приближается к стенке крипты, составляя именно с этого времени и до окончания онтогенеза единый монолитный комплекс. Феномен «прикрепления» стал, несомненно, важнейшим этапом онтогенеза и привёл к возникновению нового качества – «монолитизации» зубного зачатка со стенкой крипты.
Таким образом, на ОПТГ выявлена продолжающаяся трансформация конфигурации крипты от шаровидной формы к овоидной с последующей «гиперболоидизацией». Данная трансформация крипты ведёт к её разделению на два сегмента: проксимальный и дистальный. Проксимальный сегмент охватывает корни зубного зачатка, стремясь к полной конгруэнтности ему. В противоположность этому дистальный сегмент продолжает оставаться инконгруэнтным тени зубного зачатка. Он устроен более сложно, чем проксимальный, и, судя по рентгенограммам, увеличивается в дистальном отделе за счёт расширения границ устья направляющего канала. Канал может расширяться вплоть до широкого раструба, обращённого в полость рта, при этом его ширина существенно превосходит диаметр коронки соответствующего зуба. Процесс локальной трансформации замкнутой крипты в открытую в дистальном отделе – в лунку (альвеолу) протекает очень быстро, о чём говорит редкая встречаемость на ОПТГ таких рентгенологических картин. Протекторные функции крипты полностью теряют к этому времени свою актуальность. Такая рентгенологическая ситуация наблюдается на изображенных этапах прорезывания постоянных зубов, не имеющих временных предшественников (7-х и 8-х). По формальным признакам с этого этапа развития можно говорить не о зачатке зуба, а о зубе, поскольку все тканевые элементы органа уже сформированы. При этом до окончания периода его развития осталось практически только перемещение его в ротовую полость и укрепление в зубном ряду в правильном соотношении с зубами-антагонистами.
Выводы:
1. Лунка зубного зачатка (крипта), будучи облигатным элементом всех этапов одонтогенеза отличается повышенной плотностью и на начальных этапах и рентгенологически характеризуется замкнутостью.
2. Процесс минерализации стенки крипты опережает минерализацию твёрдых тканей зубного зачатка. Это позволяет предположить, что крипта защищает зачаток зуба от внешних воздействий.
3. Трансформация стенки крипты включает постепенное изменение конфигурации от шаровидной до овоидной и завершается образованием двух сегментов.
4. Расширение дистального сегмента в направляющий канал предшествует перемещению зуба.
5. Трансформация стенки крипты опережает одонтогенез.
Библиографическая ссылка
Окушко В.Р., Алешкина О.Ю., Чепендюк Т.А. РЕНТГЕНОЛОГИЧЕСКАЯ АНАТОМИЯ ЛУНКИ ЗУБНОГО ЗАЧАТКА // Современные проблемы науки и образования. – 2016. – № 2.
;
URL: https://science-education.ru/ru/article/view?id=24371 (дата обращения: 11.03.2023).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
- Услуги >
- Статьи >
- Строение зубов
Все знают, что у человека 32 зуба, по 16 на каждой челюсти. Эволюция привела к тому, что зубы млекопитающих, в том числе и человека, различаются по своему строению в зависимости от выполняемой функции. У человека выделяются резцы – передние зубы, предназначенные для откусывания пищи; клыки, участвующие в отрывании кусочков жесткой пищи, малые коренные (или как их называют стоматологи – премоляры) и большие коренные (моляры), предназначенные для измельчения пищи. Самые маленькие зубы – нижние резцы, самые длинные – клыки, наиболее массивные – первые большие коренные. Эти группы зубов отличаются не только по размеру, но и по форме, рельефу поверхности. Но принципиальное строение всех зубов одинаковое.
Из чего состоит зуб
Зуб состоит из коронки, выступающей над слизистой оболочкой десны, корня, находящегося в кости челюсти, и шейки – немного суженной части зуба, соединяющей коронку и корень. Сам зуб крепится в лунке – альвеоле – специальной впадине в кости челюсти. Внутри зуба расположена полость, в которой находится сосудисто-нервный канал, или пульпа. Полость расширена в коронке, при переходе в корневую часть зуба сужается, образуя корневой канал, заканчивающийся верхушечным отверстием. В эти отверстия в зуб входят кровеносные сосуды и нервы. Резцы, клыки и нижние малые коренные зубы имеют по одному корню, остальные — по два и три (верхние большие коренные).
Сверху зуб покрыт эмалью. Это самая твердая ткань нашего организма. Под эмалью зуба находится основное вещество зуба – дентин, твердость которого равна 5. По своему составу он схож с костной тканью и на 69 % состоит из неорганических веществ, на 17,5 % — из органических, остальное – вода. В дентин из пульпы входят нервные окончания.
Полость зуба заполнена пульпой, в состав которой входят соединительная ткань, клеточные включения, обширная сеть кровеносных сосудов и нервных волокон. Содержащиеся в мякоти зуба клетки-одонтобласты участвуют в производстве составных элементов дентина. Хотя с прорезыванием зубов формирование дентина резко сокращается, но при экстренных ситуациях – травмах, химических повреждениях, кариесе – одонтобласты производят так называемый вторичный дентин.
Нервные волокна, расположенные в пульпе, оплетают кровеносные сосуды, клетки пульпы, часть их окончаний проникает в дентин. Характерная особенность нервов пульпы состоит в том, что какое бы раздражение на них не оказывалось – температурное, тактильное (прикосновение), — результатом будет только болевая реакция. В корневой части дентин покрыт не эмалью, а цементом, состоящим на 46 % из неорганических веществ, на 22 % из органических соединений.
















.jpg)