Заказать ✍️ написание работы
Анатомия. Щитовидная железа (glandula thyroidea) является самой большой железой внутренней секреции. Впервые она описана Везалием в 1543 г. Щитовидная железа (ЩЖ) располагается на передней поверхности шеи и состоит из двух долей и перешейка. Правая и левая доли ЩЖ находятся на уровне щитовидного хряща гортани, нижние их полюса достигают V – VI колец трахеи. Доли также частично прилегают к глотке и пищеводу, прикрывают медиальную полуокружность общих сонных артерий в средних третях. Перешеек расположен спереди от трахеи на уровне I – III или II – IV ее колец. Примерно в 1/2 случаев имеется пирамидальный отросток (lobus pyramidalis), который может отходить от перешейка или одной из долей. В ряде случаев перешеек отсутствует. Спереди ЩЖ прикрыта mm. sternohyoidei, sternothyroidei, omohyoidei.
Снаружи орган окружен четвертой фасцией шеи (внутренностная фасция, fascia endocervicalis), состоящей из двух листков – наружного и внутреннего. Внутренний листок (висцеральный) более тонкий, охватывает органы шеи – глотку, пищевод, гортань и ЩЖ. Наружный (париетальный) листок расположен спереди и с боков от органов шеи, прилегает к задней стенке влагалища мышц (mm. sternohyoideus, sternothyroideus, thyreohyoideus, omohyoideus), он также образует влагалище сосудисто-нервного пучка (a. carotis communis, v. jugularis interna, n. vagus) в области внутреннего треугольника шеи. Фасциальное влагалище связано с поперечными отростками шейных позвонков и образует отдельные камеры для артерии, вены и нерва. Кроме того, ЩЖ имеет собственную капсулу (tunica fibrosa, capsula propria), от которой в толщу железы отходят соединительнотканные перегородки, разделяющие железу на дольки. Между внутренним листком 4-й фасции шеи и собственной капсулой ЩЖ имеется рыхлая клетчатка, где проходят артерии, вены и нервы, располагаются паращитовидные железы. Плотные волокна четвертой фасции шеи формируют связки ЩЖ. Срединная связка проходит в поперечном направлении от перешейка ЩЖ к перстневидному хрящу гортани. Боковые связки соединяют доли железы со щитовидным и перстневидным хрящами, первым кольцом трахеи.
Кровоснабжение ЩЖ осуществляется в основном парными нижними и верхними щитовидными артериями (aa. thyroidei superiores et inferiores). Верхние щитовидные артерии отходят от наружной сонной, нижние – от щито-шейного отдела подключичной артерии. В ряде случаев (около 12 %) имеется непарная пятая артерия (a. thyroidea ima), отходящая от безымянной артерии или дуги аорты (Островерхов Г.Е. и соавт., 1972). Нижние артерии проходят в непосредственной близости или перекрещиваются с возвратным гортанным нервом. Соответственно артериям имеются вены, образующие сплетения. На перешейке и ниже него располагается plexus thyroideus impar. Из этого сплетения выходят vv. thyroidei inferiores et imae, последние впадают в левую плечеголовную вену. Артерии ЩЖ образуют две системы коллатералей – внутриорганную и внеорганную (за счет анастомозов с сосудами глотки, пищевода, гортани, трахеи и прилежащих мышц). Иннервация ЩЖ осуществляется симпатическими и парасимпатическими нервами, выходящими из симпатического ствола и обоих гортанных нервов.
В хирургии ЩЖ большое значение имеет топография возвратного гортанного нерва (n. laryngeus recurrens). Последний проходит близко к средней линии и прилегает к задним отделам долей ЩЖ. В области нижних полюсов долей возвратный нерв пересекает нижние щитовидные артерии и проходит либо спереди, либо сзади от них. Возвратные гортанные нервы являются ветвями блуждающего нерва и иннервируют голосовые складки. Анатомическое расположение правого и левого возвратных нервов несколько различается. Правый нерв отходит от блуждающего напротив подключичной артерии, обходит ее и направляется косо вверх по боковой поверхности трахеи в области трахео-пищеводной борозды. Чаще он проходит сзади нижней щитовидной артерии. В большинстве случаев (3/4) перед входом в гортань правый возвратный нерв делится на две ветви. Одна из ветвей анастомозирует с верхне-гортанным нервом и дает сердечные, мышечные, трахеальные ветви, а также ветвь к нижнему констриктору гортани (Higgins C., 1927). Левый возвратный нерв отходит от блуждающего над дугой аорты, огибает ее и входит в трахеопищеводную борозду. Левый нерв обычно располагается глубже правого. Лимфа от ЩЖ оттекает в лимфатические узлы спереди и по бокам трахеи.
Масса ЩЖ взрослого человека составляет в среднем около 15 – 30 г. и зависит от многих факторов, в основном – от содержания йода в пище и воде (Старкова Н.Т., 1991). У мужчин ЩЖ обычно крупнее. Соединительнотканные прослойки, отходящие от собственной капсулы железы, делят ее на дольки, состоящие из сферических фолликулов. В свою очередь, фолликулы ЩЖ представлены однорядным кубическим эпителием, ограничивающим полость с вязкой гомогенной массой ― коллоидом. Основным компонентом коллоида фолликулов является тиреоглобулин, кроме того, в нем содержатся протеиды, йод, ферменты. Диаметр фолликула составляет 20 – 40 мк. При повышенной функциональной активности ЩЖ фолликулярные клетки приобретают цилиндрическую форму, при гипофункции – уплощаются. Между фолликулами располагаются кровеносные капилляры и нервные окончания, непосредственно контактирующие с наружной поверхностью фолликулов. Поверхность фолликулярных клеток, обращенная к полости с коллоидом, называется апикальной. Она содержит микроворсинки, проникающие в коллоид. Микроскопическое строение ЩЖ типично для желез внутренней секреции – в ней отсутствуют выводные протоки. В ЩЖ обнаруживаются три вида клеток. Основную массу железы составляют А-клетки фолликулярного эпителия (тиреоциты), синтезирующие тиреоидные гормоны. В-клетки (Ашкинази-Гюртля) накапливают серотонин и другие биогенные амины (Яковлев В.А. и соавт., 1995). Многие исследователи считают, что В-клетки представляют собой измененные тиреоциты и появляются в ЩЖ лишь при различных патологических состояниях. В межфолликулярной соединительной ткани расположены С-клетки (парафолликулярные), вырабатывающие кальцитонин. В С-клетках содержится много митохондрий и электронно-плотных гранул. С-клетки (возможно, и В-клетки) относятся к APUD-системе, то есть, имеют нейроэктодермальное происхождение.
Физиология. ЩЖ секретирует йодсодержащие гормоны – трийодтиронин (Т3) и тироксин (Т4) и нейодированный кальцитонин. Основными компонентами тиреоидных гормонов являются йод и аминокислота тирозин. Йод поступает в организм с пищей и водой в виде неорганических и органических соединений. Избыток йода выводится организмом с мочой и желчью. Физиологическое потребление йода составляет 110 – 140 мкг. Соединения йода образуют в организме йодиды калия и натрия. При участии окислительных ферментов (пероксидазы и цитохромоксидазы) йодиды превращаются в элементарный йод. Фолликулярные клетки захватывают йод из крови. В клетках ЩЖ происходит синтез тиреоглобулина. Последний далее секретируется путем экзоцитоза в просвет фолликула. В коллоидном пространстве происходит органификация йода – присоединение его к белку и конденсация йодтирозинов. Субстратом для синтеза тиреоидных гормонов являются гормонально неактивные моно- и дийодтирозин. В дальнейшем коллоид поглощается тиреоцитами и подвергается в них протеолизу. Тиреоидные гормоны выделяются фолликулярными клетками в кровь. На сегодняшний день установлено, что основным и физиологически активным гормоном является трийодтиронин (Т3), который во много раз активнее тетрайодтиронина (тироксина, Т4). Т3 в основном образуется в тканях на периферии за счет дейодирования Т4 , из крови в клетку поступает лишь около 20 % трийодтиронина (Верещагина Г.В. и соавт., 1985; Ohara H. et al., 1974). Активность внутриклеточной конверсии Т4 в Т3 не зависит от функциональной активности ЩЖ.
Поступающий из ЩЖ в кровь тироксин большей частью связывается с белками плазмы – в основном с тироксинсвязывающим глобулином и преальбумином. В настоящее время тироксин рассматривается как прогормон или транспортная форма (депо) для Т3. Нарушения функции печени и почек влияют на содержание в крови тиреоидных гормонов. Кроме того, на связывающую способность плазмы могут влиять некоторые гормоны (глюкокортикоиды) и лекарственные препараты (контрацептивы, препараты раувольфии и др.) (Oppenheimer J. et al., 1966).
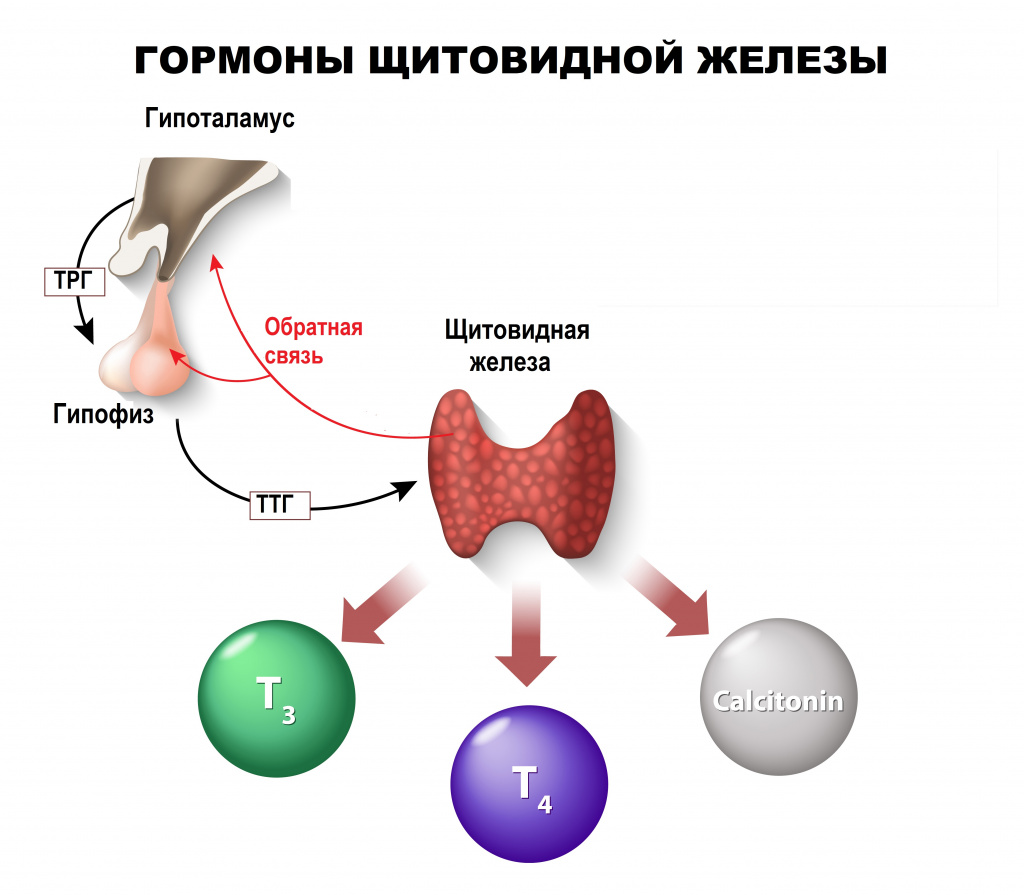
Синтез и секреция тиреоидных гормонов регулируется гипоталамусом. В клетках срединного возвышения и аркуатного ядра гипоталамуса вырабатывается трипептид тиролиберин (ТРГ – пироглютамилгистидилпролинамид) (Панков Ю.А., 1984). Последний стимулирует синтез и выделение тиреотропного гормона (ТТГ) базофильными клетками передней доли гипофиза. На секрецию ТРГ и ТТГ влияет уровень тиреоидных гормонов в крови. Между центральной нервной системой, гипофизом и ЩЖ существует отрицательная обратная связь. Установлено, что ТРГ является рилизинг-фактором также для пролактина (Алешин Б.В. и соавт., 1983).
ТТГ представляет собой гликопротеин с молекулярной массой 28000, состоящий из α- и β-субъединиц. α-субъединица (неспецифическая) одинакова у тиреотропного, фолликулостимулирующего и лютеинизирующего гормонов гипофиза. Физиологическое действие ТТГ заключается в стимуляции синтеза и секреции тиреоидных гормонов, а также в стимуляции пролиферации тиреоцитов. С возрастом происходит постепенное снижение уровня тиреоидных гормонов в крови и повышение содержания ТТГ (Борисова Л.Я. и соавт., 1979). Кроме того, на секрецию ТТГ влияют ряд других факторов – стероидные гомоны, соматостатин и соматотропный гормон, гонадотропины, различные факторы роста (Duh Q.-Y. et al., 1995). Его уровень обычно ниже у мужчин, а у женщин он зависит от фазы менструального цикла.
Физиологические эффекты тиреоидных гормонов весьма разнообразны, в основном они сводятся к стимуляции окислительно-восстановительных процессов, увеличению потребления кислорода тканями. Тиреоидные гормоны участвуют во всех видах обмена ― водно-солевом, белковом (катаболическое действие), жировом, углеводном и энергетическом. Они стимулируют синтез белка, усиливают процессы всасывания глюкозы и галактозы в кишечнике и утилизации их в тканях, активизируют распад гликогена и снижают его содержание в печени (Старкова Н.Т., 1991). Рецепторы ТТГ расположены на цитоплазматической мембране тиреоцитов, действие ТТГ заключается в активации аденилатциклазной системы. Рецепторы тиреоидных гомонов расположены в основном в ядре клеток, где находятся в связанном с ДНК и хроматином неактивном состоянии. Соединение трийодтиронина с рецепторами активизирует в клетке синтез мРНК. Т3 имеет гораздо большее сродство к рецепторам по сравнению с Т4. Исследования последних лет показывают, что рецепторы тиреоидных гормонов имеются не только в хроматине ядра, но и на цитоплазматической мембране (Туракулов Я.Х. и соавт., 1991). Органы и ткани человеческого организма по-разному чувствительны к воздействию тиреоидных гормонов. Тиреокальцитонин наряду с паратгормоном регулирует обмен кальция и фосфора в организме.
ЭМБРИОГЕНЕЗ ЩЖ.
ЩЖ наряду с паращитовидными железами является онтогенетически одним из ранних органов. Зачаток щитовидной железы возникает у человека на 3 — 4-й неделе внутриутробного развития, а по некоторым данным даже на 2-й неделе. На дне вентральной стенки глотки между 1-й и 2-й парами глоточных (жаберных) карманов появляется скопление клеток в виде выпячивания. Этот бугорок является производным эндотелиального (эндодермального) слоя первичной фарингеальной трубки и представлен скоплением эпителиальных клеток длиной 2 — 2,5 мм. В дальнейшем бугорок становится дивертикулом и мигрирует в каудальном направлении, формируя эпителиальный тяж. От момента образования языка указанный тяж называется щитовидно-язычным или щито-язычным протоком (ductus thyreoglossus). Дистальный конец тиреоидного зачатка раздваивается, принимая двудольное строение. Раздвоение зачатка происходит на уровне 3-й — 4-й пар жаберных карманов. Путь развития зачатка ЩЖ на данном этапе трактуется в литературных источниках неоднозначно. По одним данным зачаток, формирующийся из стенки первичной глотки между 1-м и 2-м жаберными карманами, является единственным источником тиреоидной ткани. Наряду с этим весьма распространено мнение, что указанный зачаток (так называемый срединный) формирует лишь перешеек железы с пирамидальным отростком и части долей. А в остальном (или даже полностью) боковые доли ЩЖ развиваются из выпячиваний 4-х глоточных карманов (боковые зачатки). Согласно этой концепции на 7-й неделе внутриутробной жизни происходит слияние трех зачатков — медиального и латеральных, хотя период слияния до сих пор мало изучен.
Образовавшийся зачаток ЩЖ в конце первого месяца эмбрионального развития тесно связан с зачатком сердца и первичным аортальным сосудом. Полагают, что каудальная миграция первичного тиреоида обусловлена опусканием сердца и формированием шеи эмбриона. В этот период кровоснабжение зачатка ЩЖ осуществляют парные фарингеальные артерии, отходящие от аортального мешка — они формируют truncus arteriosus в окружающей зачаток мезенхимальной ткани. Миграция зачатка сопровождается ростом ductus thyreoglossus. В начале 2-го месяца верхняя его половина истончается, фрагментируется и постепенно атрофируется. От проксимальной части протока остается слепое отверстие (foramen caecum) в корне языка. Поначалу дивертикул (зачаток ЩЖ) состоит из компактной массы эпителиальных клеток. В дальнейшем делящиеся клетки образуют сеть тяжей (трабекул), из которых формируются фолликулы. В промежутки между фолликулами врастает мезенхима с кровеносными сосудами и нервами. Уже на этом этапе в клетках обнаруживается йодпероксидаза — фермент, специфический для процесса йодирования. Хорошо развитые мелкие фолликулы выявляются в зачатке ЩЖ на 2-м месяце или в начале 3-го, а по некоторым данным даже в конце 1-го месяца внутриутробной жизни. Образовавшиеся фолликулы содержат коллоид и способны накапливать йод. Активность йодпероксидазы нарастает в течение последующих 4 — 5 месяцев. Уже на 11-й неделе в клетках ЩЖ определяются моно- и дийодтирозины и даже тироксин. В течение 3 — 4 месяцев в коллоиде фолликулов отмечается появление резорбционных пузырьков, начинается процесс включения йода в органические соединения — то есть, железа приобретает черты функцональной зрелости. Считается, что дифференцировка эпителиальных фолликулов ЩЖ, как и большинства других развивающихся желез, специфически индуцируется взаимодействием с окружающей мезенхимой. Характерные гистогенетические преобразования происходят в зачатке ЩЖ лишь после его перемещения в дефинитивное положение (Карлсон Б., 1983).
Ко 2-й половине беременности ЩЖ способна функционировать (выделять тироксин). Далее происходят количественные изменения: образуются новые и увеличиваются в размерах имеющиеся фолликулы, нарастает их метаболическая активность. При электронно-микроскопическом исследовании тиреоциты 4-месячного эмбриона имеют такое же строение, как у взрослых. У новорожденного ЩЖ функционально зрелая, вес ее составляет 1 г. Следует заметить, что относительный вес ЩЖ новорожденных, детей и взрослых одинаков. Подъязычная кость идентифицируется на 5-й неделе внутриутробного развития. В большинстве случаев она не нарушает непрерывность щитовидно-язычного протока. Последний тогда формирует пирамидальный отросток ЩЖ, который соединен с подъязычной костью непосредственно или с помощью связки (ligamentum suspensorium). Пирамидальный отросток обнаруживается у 50 — 75 % эмбрионов. В процессе формирования шеи и полости рта эмбриона щито-язычный тракт может оказаться кзади или кпереди от подъязычной кости. Считается, что дорсальное его положение является аномалией.
Помимо тиреоцитов в ЩЖ человека и других млекопитающих имеются нейроэндокринные клетки. Они называются парафолликулярными или С-клетками. Эти клетки являются производными нейробластов. Парафолликулярные клетки вследствие нейроэктодермального происхождения независимы от сигналов гипофиза. С-клетки в раннем эмбриогенезе мигрируют из неврального гребешка в ультимобранхиальные тельца (Сережин Б.С., 1984). Этот вопрос пока мало изучен, имеются лишь косвенные экспериментальные доказательства указанного пути появления парафолликулярных клеток в ЩЖ. Важно отметить, что С-клеточные опухоли пока ни разу не обнаруживались в остатках щитовидно-язычного протока (O’Connel M. et al, 1998).
Воспользуйтесь поиском по сайту:
ЩИТОВИДНАЯ ЖЕЛЕЗА
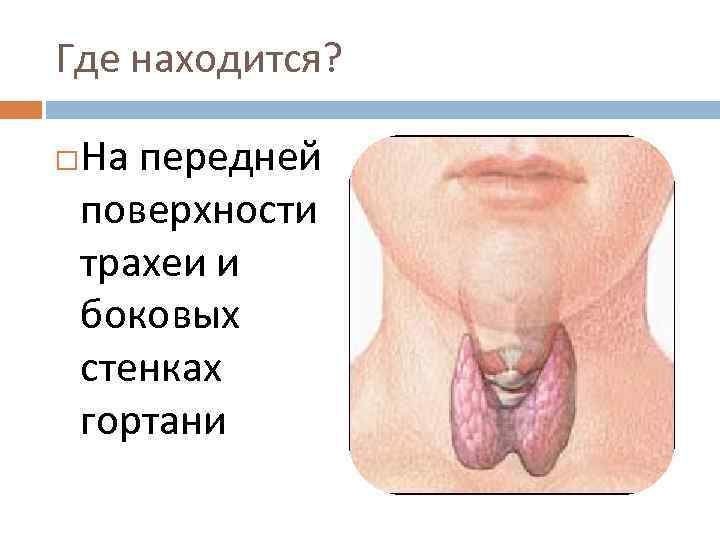
Где находится? На передней поверхности трахеи и боковых стенках гортани
Сколько весит щитовидная железа? Её масса 30 -60 г.
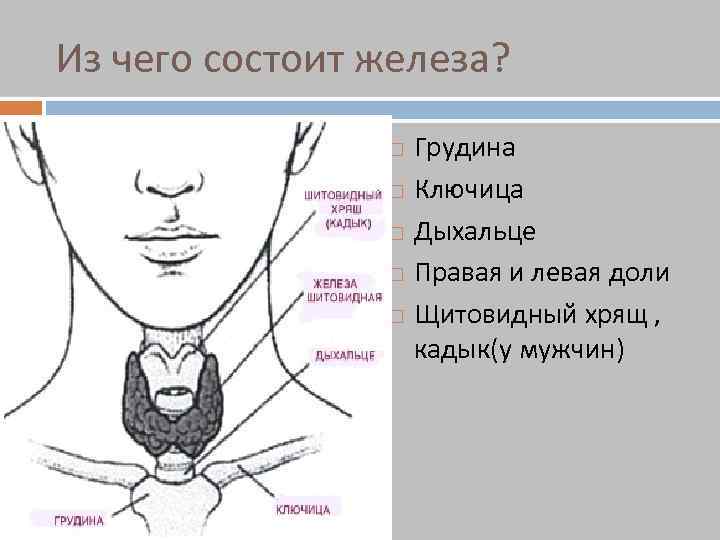
Из чего состоит железа? Грудина Ключица Дыхальце Правая и левая доли Щитовидный хрящ , кадык(у мужчин)
Какие гормоны в щитовидной железе? Тироксин Трийодтиронин Кальцитонин
Сколько гормонов выделяется из щитовидной железы в сутки? В течение суток из щитовидной железы выделяется в кровь от 100 до 300 мкг гормонов.
Что делают гормоны щитовидной железы? Тироксин Участвует в окислительных процессах Регулирует белковый , жировой и углеводный процессы q Кальцитонин Он снижает уровень кальция в крови q
Что будет при недостатке гормонов? У ребенка-Кретинизм — умственная отсталость
Что будет при недостатке гормонов? У взрослых — микседема Микседема от слова слизь , отек
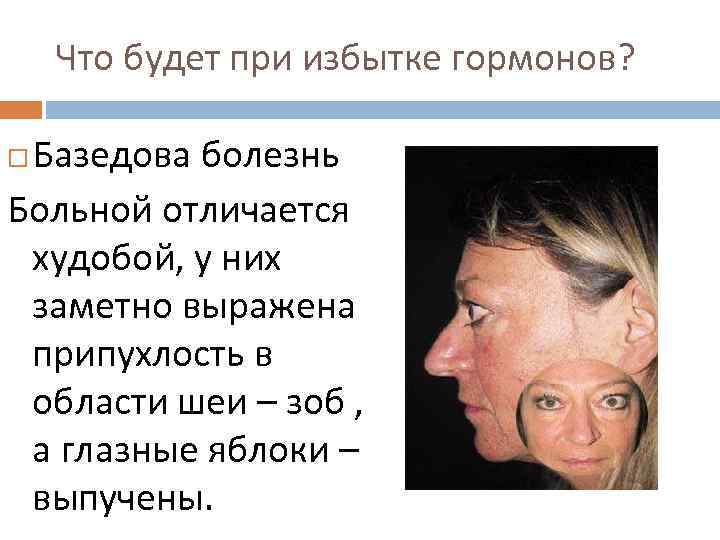
Что будет при избытке гормонов? Базедова болезнь Больной отличается худобой, у них заметно выражена припухлость в области шеи – зоб , а глазные яблоки – выпучены.
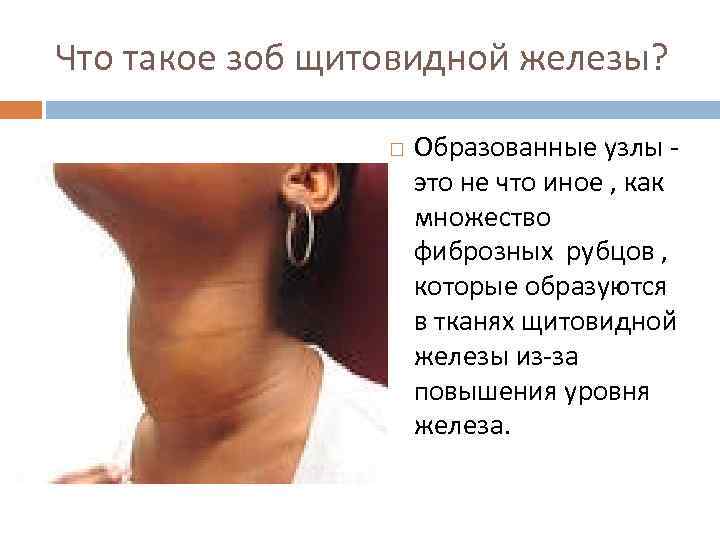
Что такое зоб щитовидной железы? Зоб-это как известно увеличение щитовидной железы. Такая болезнь чаще всего встречается в странах с дефицитом йода.
Что такое зоб щитовидной железы? Образованные узлы это не что иное , как множество фиброзных рубцов , которые образуются в тканях щитовидной железы из-за повышения уровня железа.
Интересные факты о железе Самые первые упоминания о зобе и кретинизме относятся к древним цивилизациям, таким как Китайская и Индийская культуры, и затем Античная Греция и Рим. В Средние века кретины с зобом часто изображались на живописных полотнах в виде ангелов или демонов.
Как делают УЗИ щитовидной железы детям: подготовка, проведение, расшифровка
Показания к проведению
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Направление на УЗИ щитовидки у ребенка выдает педиатр. Часто родители даже не подозревают о необходимости проведения подробного обследования эндокринной системы своего чада.
Важно. На начальных стадиях многие патологии протекают практически бессимптомно, что затрудняет их раннюю диагностику.
Необходимо обратить внимание на такие признаки, которые могут стать показаниями для УЗИ щитовидки:
- слабость, апатия, сонливость;
- чрезмерная активность, раздражительность;
- беспричинные колебания температуры тела;
- нарушения сердечного ритма;
- припухлость шеи;
- трудности при глотании;
- приступы удушья;
- необъяснимое снижение или увеличение веса.
Также необходимо посетить эндокринолога, если имеется наследственная склонность к заболеваниям этой системы или в случае проживания в зоне с неблагоприятной экологической обстановкой.
Нарушения в работе щитовидной железы способны привести к неблагоприятным последствиям, в том числе — к задержке развития ребенка.
Помните. Крайне редко в органе развиваются онкологические процессы, но даже доброкачественная опухоль может вызвать осложнения: нарушение гормонального фона, сбои в работе сердца, удушье.
Что представляет собой УЗИ щитовидки
Выполнение УЗИ щитовидной железы у детей по своей сути ничем не отличается от подобной процедуры у взрослых. Чтобы врачу было проще установить диагноз, предварительно необходимо пройти комплекс базовых исследований, в том числе сдать кровь. Анализы для маленьких деток зачастую становятся гораздо большим испытанием, нежели ультразвуковой осмотр.
Подготовка
Любая медицинская процедура имеет свой порядок подготовки к ее проведению. Что касается ультразвукового обследования, конкретные требования зависят от зоны обследования. Подготовка к УЗИ щитовидной железы у ребенка не предусматривает каких-либо специфических мероприятий.
Для того чтобы малыш чувствовал себя комфортно во время обследования, необходимо позаботиться о следующем:
- Объяснить ребенку, что процедура полностью безопасна и безболезненна. Важно устранить психологический дискомфорт и боязнь перед врачами.
- За несколько часов до визита в больницу надо накормить чадо, чтобы еда успела перевариться. Это избавит его от чувства голода и снизит риск возникновения рвотного рефлекса при нажатии на гортань.
- Нужно взять с собой воду для питья, а также подстилку для кушетки, например, полотенце или аптечную одноразовую пеленку.
Процедура обследования
Само УЗИ щитовидной железы ребенку проводит врач-эндокринолог или УЗИ-диагност. На шею малыша наносят гель, а головкой аппарата проводят по области расположения щитовидки. На то, чтобы рассмотреть структуру тканей и выявить отклонения, уходит не более 10-15 минут.
На экране виден сам орган и окружающие его ткани, в том числе артерии.
Примечание. Стандартная методика предполагает использование черно-белого контрастного изображения. Для более детального изучения кровоснабжения тканей дополнительно проводят цветное допплеровское сканирование.
Расшифровка результатов
Заключение по поводу диагноза выдается после проведения всех необходимых вспомогательных исследований, а также анализа полученных данных в ходе ультразвукового обследования. Расшифровка УЗИ щитовидной железы детей проводится по стандартной процедуре — оцениваются базовые показатели.
Какие показатели оцениваются при УЗИ
Для того чтобы определить состояние щитовидки, рассматриваются такие показатели:
- Структура — определяется степенью однородности и плотностью, что демонстрирует уровень эхогенности тканей.
- Размеры долей и органа в целом — учитываются как линейные параметры, так и объем.
- Границы долей — в норме они достаточно четкие и ровные.
- Кровоснабжение — необходимо цветное допплеровское картирование, показывающее расположение кровеносных сосудов и степень насыщенности кровью отдельных участков органа.
Ниже представлена таблица с нормами УЗИ щитовидной железы у детей:
| Возраст в годах | Объем щитовидной железы (см3) | |
| Мальчики | Девочки | |
| 0,83±0,38 | 0,83±0,38 | |
| 2 | 4,0±0,4 | 2,0±0,4 |
| 4 | 3,1–3,5 | 2,8–3,9 |
| 5 | 3,7–5,1 | 3,9–4,8 |
| 6 | 5,4–5,5 | 4,9— 5,0 |
| 7 | 5,7-5,8 | 5,8-5,9 |
| 8 | 6,1–6,2 | 6,9–7,0 |
| 9 | 6,8–6,9 | 7,9-8,1 |
| 10 | 7,9–8,0 | 9,1–9,2 |
| 11 | 9,0–9,2 | 10,0–10,5 |
| 12 | 10,4–10,5 | 12,1–12,2 |
| 13 | 12,1–12,2 | 13,1–13,2 |
| 14 | 14,0–14,1 | 14,5–14,6 |
| 15 | 16,0–16,1 | 16,0–16,2 |
Нормальные размеры щитовидки у детей до 15 лет.
Важно. Дополнительно осматриваются прилегающие ткани гортани, а также лимфатические узлы.
Признаки патологии
Заметить даже небольшие отклонения в структуре железы вполне возможно при условии, что обследование проводит квалифицированный специалист. Возможны такие признаки патологии:
- увеличение объема органа, что указывает на гиперплазию тканей или опухоль;
- изменение уровня эхогенности отдельных участков (кисты, опухоли, узлы);
- выделение четких границ узлов или, наоборот, размытие границ образований;
- изменения в структуре лимфатических узлов, их увеличение;
- выявление кальцинатных включений (может указывать на рак).
Если расшифровка УЗИ щитовидной железы у ребенка выявила какие-либо отклонения, для уточнения ситуации может потребоваться проведение вспомогательных исследований. В частности, при наличии узлов более 1-3 см используется пункционная биопсия, чтобы определить характер изменений в тканях и своевременно диагностировать онкологию.
В целом процедура УЗИ является полностью безопасной для детей любого возраста, поэтому ее можно проводить неоднократно, если есть такая необходимость. Своевременная диагностика — залог успешного лечения.
Классификация и расположение желез человека
Железами называют органы различных систем человеческого организма, которые состоят из секреторных клеток и продуцируют биологически активные вещества. Вещества эти имеют химическую природу и выводятся либо сразу в кровь и лимфу, либо на поверхность тела или во внутреннюю среду, с помощью выводных протоков. Железы первого типа относят к эндокринным, второго типа – к экзокринным. Некоторые органы способны соединять в себе обе функции – это смешанные железы.
Железы организма человека
В нашем организме есть несколько десятков различных желез, которые выполняют одну общую задачу. Это синтезирование и выделение особых веществ, непосредственно влияющих на различные стороны жизнедеятельности человека. При этом к каждой железе «прикреплена» своя индивидуальная функция, в соответствии с которой все органы можно объединить в три большие группы:
- Внутренней секреции (эндокринные).
- Внешней секреции (экзогенные).
- Смешанной секреции.
Внутрисекреторные железы обычно небольших размеров и весят лишь несколько граммов. В их числе – гипофиз, щитовидная, поджелудочная, вилочковая и др. железы.
Железы внешней секреции, в отличие от эндокринных, отвечают за внешние процессы жизнедеятельности. Это слюнные, слезные, сальные и др. Их основная сфера – это регуляция внутри- и межвидовых отношений человека. Железы вырабатывают различный секрет (пот, слезы, молоко и др.), который образует видовой и индивидуальный запах тела и обладает защитным действием. Эти вещества несут незримую информацию для представителя своего или другого вида и позволяют людям общаться на невербальном уровне.
К какой системе организма относятся железы
Четкая и слаженная работа нашего организма была бы невозможна без регуляторных систем, которые контролируют деятельность всех основных органов, обеспечивают полноценный обмен веществ, отвечают за саморегуляцию. А еще помогают организму приспосабливаться к изменчивым условиям внешней среды. Одной из таких систем является эндокринная.
Гландулярная система включает в себя железы внутренней секреции. Специфика гландулярного аппарата в том, что все эндокринные клетки в нем собраны в одном органе. Клетки диффузной эндокринной системы (ДЭС) распределены по всему организму человека и встречаются практически во всех органах. Одной из составляющих диффузной является гастроэнтеропанкреатическая система, в ее работе участвуют железы желудка и кишечника, печень, поджелудочная, тимус и др.
Железы наружной секреции не образуют единую систему – каждая из групп относится к разной функциональной системе организма. Так, железы кишечника и желудка, а также слюнные принадлежат к пищеварительной системе, потовые и слезные – к выделительной, молочные – к мочеполовой, и т.д.
Классификация желез внутренней секреции
К эндокринным железам относятся гипофиз и эпифиз, надпочечники, тимус (вилочковая железа), щитовидная и паращитовидная железы.
Классификация внутрисекреторных желез в современной науке возможна по нескольким основаниям – происхождению, локализации и основной функции. Выделяют следующие группы этих органов:
В зависимости от генетических особенностей и происхождения:
- бранхиогенные (щитовидка и околощитовидные железы);
- энтодермальные (внутрисекреторная область органа);
- эктодермальные (мозговой слой надпочечников и интерреналовые тела);
- мезодермальные (гонады и корковый слой надпочечников);
- неврогенные (гипофиз и эпифиз).
По расположению и взаимодействию между собой:
- центральные (гипофиз и эпифиз);
- периферические (надпочечники, паращитовидные и щитовидная железы);
- смешанные (поджелудочная и гонады);
- одиночные гормонпродуцирующие клетки ДЭС (в железах кишечника, желудка и др.).
По выполняемой функции:
- эндокринные;
- смешанные.
Функции желез внутренней секреции
Гипофиз – это не только центральная железа, но и центральная часть эндокринной системы. Он находится в клиновидной косточке черепа, в самом основании головного мозга. Гипофиз контролирует деятельность внутрисекреторных желез и других внутренних органов, регулирует наш рост и развитие, отвечает за способность к зачатию и др.
Место эпифиза – в центральной части черепа. Он соединен со зрительными буграми промежуточного мозга и находится прямо между полушариями. Полный спектр его функций до сих пор неизвестен ученым – установлено, что этот орган отвечает за наши биоритмы, останавливает развитие некоторых опухолей и тормозит процессы полового развития. Поэтому у детей он развит сильнее, чем у взрослых.
Щитовидная железа – одна из немногих, месторасположение которой можно увидеть собственными глазами. Находится она в передней части шеи и соединяется с гортанью и трахеей. Щитовидка выступает в роли своеобразного хранилища для йода и продуцирует йодсодержащие гормоны. Ее функции – контроль за обменом веществ, обеспечение правильного роста костей, регуляция работы мозга, сердца и др.
Четыре паращитовидные (или околощитовидные железы) находятся сзади щитовидки, по две сверху и снизу. Их главная работа – следить за уровнем кальция в крови, чтобы обеспечивать полноценную двигательную активность и деятельность нервной системы.
Надпочечники выглядят как маленькие шапочки на вершинах каждой из почек. Они вырабатывают несколько десятков гормонов, у каждого из которых – свои особенные функции. Эти железы призваны следить за обменными процессами в нашем организме и обеспечивать адаптацию человека в любых стрессовых условиях.
Вилочковая железа, или тимус, находится в верхней зоне грудной клетки, прямиком за грудиной. В первый год жизни человека тимус полностью обеспечивает иммунную защиту организма, а с годами становится просто одним из «контролеров» нашего иммунитета.
Классификация желез внешней секреции
Ученые до сих пор не определили точное количество желез наружной секреции – в разных источниках их число может не совпадать. Однозначно экзокринными являются молочные, потовые, сальные, слезные, слюнные железы. А также половые – бульбоуретральные и предстательная у мужчин, бартолиновы у женщин. Многие специалисты причисляют к этим органам печень, железы желудка (фундальные, кардиальные и пилорические) и кишечника (бруннеровы и либеркюновы).
Классификация экзокринных желез сложная, составлена по нескольким основаниям. Выделяют:
По типу секреции:
- голокриновые (сальные);
- макроапокриновые (молочные);
- микроапокриновые (потовые);
- мерокриновые (почти все остальные).
По составу секрета:
- белковые;
- слизистые;
- белково-слизистые;
- липидные;
- кислотные.
По морфологическим характеристикам:
- по форме — трубчатые, альвеолярные и альвеолярно-трубчатые;
- по ветвлению – простые и сложные.
Функции желез внешней секреции
Расположение молочных желез известно всем, хотя непросто догадаться, что это измененные потовые железы. Главная их функция – выработка молока для вскармливания новорожденного малыша. Потовые железы находятся практически на всем теле человека и отвечают за терморегуляцию – обеспечивают постоянную температуру тела. Также они выводят из организма продукты, обмена, лекарств, солей и т.д.
Сальные железы также покрывают почти все тело, их нет только на стопах и ладонях. Лидеры по концентрации сальных протоков – лоб и подбородок, волосистая часть головы, спина. Секрет этих органов – кожное сало. Оно играет роль естественной смазки для кожи и волос, выполняет бактерицидную функцию, а также делает кожу мягкой и эластичной.
Слюнные железы бывают крупными и мелкими. О расположении 3 пар крупных можно понять уже по названию — околоушная, подъязычная и подчелюстная. Мелкие рассредоточены на слизистой языка, неба, губ и щек. Слюна, которую вырабатывают эти органы, требуется для первичной обработки пищи, а также для защиты ротовой полости и зубов. Слезные железы находятся в лобной кости. Главная их работа – выработка слезной жидкости для питания, увлажнения, очищения и защиты глаз.
Мужские бульбоуретральные железы расположены у основания полового члена и вырабатывают специальный секрет для смазки уретры, чтобы защитить ее от раздражения мочой и облегчить движение сперматозоидов. Предстательная железа лежит чуть ниже мочевого пузыря и открывается в уретру. Она выполняет 2 важнейшие задачи – участвует в выработке спермы и во время полового акта закрывает выход из мочевого пузыря.
Женские железы наружной секреции – бартолиновы – находятся у основания больших половых губ, возле входа во влагалище. При сексуальном возбуждении они выделяют особую белковую жидкость-смазку, которая обеспечивает приятный и безболезненный половой акт.
Самой крупной железой наружной секреции является печень. Она участвует в обмене веществ, обезвреживает все яды и токсины и т.д. Железы желудка и кишечника играют важную роль в процессе пищеварения.
Железы смешанной секреции
В числе желез смешанной секреции – только поджелудочная и половые (или гонады).
Поджелудочная железа расположилась непосредственно под желудком, у задней брюшной стенки. Ее эндокринная часть сосредоточена в хвосте органа и называется островками Лангерганса. Гормоны, которые здесь синтезируются (инсулин и глюкагон), возбуждают аппетит и регулируют углеводный обмен. Экзогенная часть поджелудочной продуцирует панкреатический сок и отвечает за переваривание белков, крахмала и жиров.
Половые железы у представителей обоих полов являются парными. У мужчин это семенники, спрятанные в мошонке, у женщин – яичники, находятся в брюшной полости. В целом эти органы отвечают за половое развитие и репродуктивную функцию.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Та часть гонад, что относится к железам внутрисекреторным, вырабатывает половые гормоны – андрогены для мужчин и эстрогены для женщин. Эти вещества отвечают за появление у подростков вторичных половых признаков, в дальнейшем — половое влечение и поведение. В качестве желез внешней секреции семенники вырабатывают сперму, а яичники – яйцеклетку. Эти клетки обеспечивают воспроизведение потомства.
Почему возникает першение в горле при заболевании щитовидной железы
Статья отвечает на вопрос о том, может ли вызывать першение и боль в горле щитовидная железа, пораженная каким-либо заболеванием. Здесь описан механизм возникновения данных симптомов и размещен ряд наглядных тематических фото, а также информационный видеоролик.
Людей, интересующихся состоянием своей эндокринной системы, волнует вопрос о том возникают ли боли и першение в горле при заболевании щитовидной железы. И опасения о связи таких ощущений со скрытой патологией щитовидки имеют под собой почву. Конечно же, эти симптомы субъективны, могут возникать у многих людей по самым разным причинам и проходить самостоятельно без никаких последствий для здоровья человека.
Однако, они могут также сигнализировать о целом ряде патологий, некоторые из которых даже могут нести реальную угрозу жизни больного. По этой причине, в случае сохранения першения или болей в горле на протяжении нескольких дней, а также при их регулярном повторении, следует незамедлительно обратится к квалифицированному врачу, который проведет комплексное обследование, выявит причину неприятных ощущений и назначит соответствующее лечение.
Причинами того, что першит или болит горло в области щитовидной железы, могут стать следующие заболевания и патологические состояния:
- Травмы.
- Инфекционные воспаления, локализованные в гортани и глотке.
- Некоторые неинфекционные патологии.
- Профессиональные вредности.
- Болезни внутренних органов.
- Новообразования, как доброкачественные, так и злокачественные.
Что касается патологий собственно щитовидной железы, то вызвать такие ощущения может рост ее размеров. При этом происходит сдавление окружающих органов, в том числе и нервных стволов.
Щитовидная железа — строение, работа, заболевания
Этот орган расположен в непосредственной близости к горлу, поэтому все воспалительные и гипертрофические процессы, происходящие в нем, могут отражаться на состоянии окружающих тканей. А может ли от щитовидки болеть горло стоит рассматривать, анализируя все разновидности заболеваний, поражающих данную железу.
Строение и функция органа
Щитовидка — это часть эндокринной системы организма. Место ее расположения, — передняя часть шеи, где она охватывает гортань снизу, а трахею, — спереди и с боков. Железа состоит из двух долей, имеет вес от 1 грамма у новорожденных детей, до 30 грамм у взрослых мужчин и женщин.
Ее главная функция заключается в выработке очень важных гомонов:
- Тироксина.
- Трийодтиронина.
- Кальцитонина.
Эти биологически активные вещества управляют обменом веществ, влияя на сердечно-сосудистую, нервную, репродуктивную систему, регулируют созревание человека и его интеллектуальное развитие.
Заболевания щитовидки
Когда люди говорят про боли в горле при щитовидке, то, как правило, имеют в виду проявления следующих патологий: гипотиреоза, гипертиреоза, тиреоидита, тиреотоксикоза и эндемического зоба. Теперь подробнее о каждом из них.
Гипертиреоз
Эта патология проявляется аномальным ростом выработки гормонов щитовидкой, следствием чего является значительное ускорение обмена веществ, нарушающее работу нескольких внутренних органов. Заболевание вызывает бессонницу, возбудимость, потерю массы тела на фоне повышенного аппетита. Однако боль в горле в области щитовидной железы при этой патологии не проявляется.
Гипотиреоз
Это противоположное гипертериозу состояние, выражающееся в уменьшении интенсивности выработки гормонов, что приводит к снижению скорости протекания процессов обмена. Постепенно падает потребление кислорода, организм испытывает дефицит энергии.
Патология проявляется следующими симптомами:
- Ознобом.
- Слабостью.
- Сухостью кожных покровов.
- Сонливостью.
Боли и першение в горле для гипотиреоза также не характерны.
Эндемический зоб
В основе развития данного заболевания лежит недостаток либо полное отсутствие в еде и воде йода. Нарастающий дефицит этого важного микроэлемента становится причиной нарушения функций щитовидки. Организм пытается компенсировать недостаток выработки гормонов ростом размеров железы в виде опухолевидного образования, — зоба.
Он может проявляться в нескольких формах:
- Эутиреоидной. Характеризуется увеличением щитовидки, при сохранении нормального уровня выработки гормонов.
- Гипотиреоидной. Эта форма является сочетанием зоба с гипотиреозом.
- Гипертиреодной. Очень редкая форма эндемического зоба, при которой щитовидка выделяет повышенное количество гормонов.
Также заболевание может быть:
- Диффузным, при котором железа увеличивается равномерно.
- Узловым, когда в нормальной ткани щитовидки появляются более плотные образования.
- Смешанным, сочетающим особенности двух других форм.
Ну, а болит ли горло при щитовидке, пораженной эндемическим зобом?
Данное заболевание проявляется на начальном этапе:
- Слабостью.
- Снижением физической выносливости.
- Неприятными ощущениями в проекции сердца.
- Головной болью.
По мере прогрессирования заболевания симптоматика меняется и проявляется:
- Сдавливанием в шее.
- Затруднением дыхания и глотания.
- Сухим кашлем.
- Приступами удушья.
Кроме того, присоединяются ощущения першения и боли в горле.
Тиреоидит
Это воспаление щитовидной железы, оно бывает:
- Острым.
- Подострым.
- Хроническим (фиброзным).
- Аутоиммунным.
Причины развития тиреоидита довольно разнообразны:
- Вирусные инфекционные заболевания.
- Травмы.
- Генетическая склонность.
Может ли болеть горло при щитовидке, пораженной тиреоидитом? Да, болевые ощущения разной степени интенсивности ощущается практически при каждой форме течения заболевания.
Острый тиреоидит проявляется:
- Увеличением размеров шейных лимфоузлов.
- Болью во время глотания.
- Болью при резких поворотах головы, а также пальпации щитовидки с иррадиацией в обе челюсти и в горло.
- Гипертермией.
- Ознобом.
Подострой форме свойственны следующие проявления:
- Глотание и жевание вызывают выраженные болевые ощущения на протяжении двух – трех недель с момента начала заболевания.
- Затруднения глотания пищи.
- Гипертермия.
- Повышенная потливость.
- Раздражительность.
- Возбудимость.
- Гиперемия кожи на шее.
Если лечение острого или подострого тиреоидита не проводится или нарушается инструкция схема лечения, назначенная врачом, то заболевание переходит в хроническую (фиброзную) стадию.
При этом наблюдается следующая симптоматика:
- Постоянное ощущение «комка в горле».
- Серьезные трудности с глотанием.
- Охриплость голоса.
Развивается гипотиреоз, зоб увеличивается до значительных размеров, сдавливая горло вплоть до затруднения дыхания, однако болевой синдром на этой стадии незначительный. Фиброзый тиреоидит, впрочем, как и любые другие его формы и в коем случае нельзя пытаться лечить своими руками людям, не имеющим достаточных знаний для этого, ведь цена самолечения может быть слишком высока.
Тиреоидные узелки
Данная патология проявляется формированием в нормальных тканях щитовидки небольших плотных анатомических образований. Встречается заболевание довольно часто, особенно среди пожилых людей. Внешних проявлений у него может и не быть, однако больной жалуется на ощущение наличие инородного тела и першения в горле.
Аутоиммунный зоб
Этому заболеванию свойственно нарушение секреции гормонов вплоть до гипертиреоза, а также разрастание тканей щитовидной железы. В основе патологии лежит аутоиммунная агрессия, развивающаяся на фоне генетической предрасположенности под влиянием определенных внешних и внутренних факторов.
Зоб может вырастать до очень больших размеров, что наглядно демонстрирует видео в этой статье. Симптоматика развивается под влиянием двух факторов: гормонального расстройства и ущемления окружающих тканей гипертрофированной щитовидной железой.
Аутоиммунный зоб может проявляться следующими признаками:
- Затруднением глотания.
- Постоянным ощущением сдавливания шеи и горла.
- Затрудненным дыханием.
- Потливостью.
- Тахикардией.
- Потерей массы тела.
- Пучеглазием.
Аутоиммунный зоб может быть диффузным и узловым, токсическим и нетоксическим.
Также различаются следующие стадии зоба:
- первая, при которой гипертрофия визуально не заметна;
- вторая, — можно определить наличие гипертрофии пальпаторно;
- третья, — зоб заметен визуально, однако образование расположено в пределах шеи;
- четвертая, — опухоль распространена на грудину и оказывает давление на горло.
Симптоматика может изменятся в значительных пределах, в зависимости от формы и стадии развития заболевания. К примеру, узловой зоб проявляется болью, а также ощущением посторонних предметов в горле.
Также чувство «кома в горле» могут вызвать спазмы, развившиеся из-за таких причин:
- Стрессов.
- Инфекций.
- Гипертермии.
- Влиянием токсинов.
Первые стадии прогрессирования заболевания проявляются незначительным першением в горле, а также неопределенным дискомфортом в нем.
Третья стадия протекает ощутимо тяжелее, появляются:
- Ощущение «кома в горле».
- Трудности и боль при глотании.
- Ощущение постоянно сжимания горла, вплоть до нарушения дыхания.
Еще одним отличительным признаком третьей стадии аутоиммунного зоба является появление болевых ощущений в горле во время усиленного дыхания при серьезной физической нагрузке или после нее.
Кисты и узлы
Это патологические образования в тканях щитовидной железы, имеющие различную природу.
Их общие и отличительные признаки показаны в таблице:
| Признак | Узел | Киста |
| Форма | Очаговые капсулированные образования | Полые образования, заполненные жидкостью |
| Осложнения | Злокачественное перерождение | Воспаление |
| Причины образования | Генетическая предрасположенность, дефицит ионов йода в пище и воде, воздействие радиационного излучения и токсинов: лакокрасочных изделий, тяжелых металлов, органических растворителей, фенола, бензина. | Микроскопические кровоизлияния в ткань железы, дистрофия либо гиперплазия ее фолликулов. |
| Частота встречаемости | Наиболее распространенная патология щитовидной железы. Женщины страдают до 8 раз чаще, чаще патология встречается у пожилых людей. | 3 – 5% от патологий щитовидки |
| Склонность к злокачественному перерождению | Бывают и доброкачественные образования, так и злокачественные. | В основном доброкачественное течение |
| Влияние на работу органа | Могут быть как спокойными, нетоксическими, так и автономными токсическими | В абсолютном большинстве случаев — не влияют. Исключение, — кисты, развившиеся на фоне других патологий щитовидки. |
Кисты и узлы, имеющие небольшие размеры, практически всегда не проявляют себя никакими симптомами. Их выявление происходит практически всегда случайно, во время прохождения обследования по поводу посторонних заболеваний. Однако, по мере увеличения их размеров, развивается «синдром сдавливания» и картина меняется.
У человека появляются следующие жалобы:
- Расстройства работы самой щитовидной железы.
- Проблемы с глотанием.
- Першение и боли в горле.
- Приступы удушья.
- Осиплость голоса.
- При злокачественном перерождении развивается лимфаденит регионарных лимфатических узлов.
Влияние автономных токсических узлов еще заметнее по причине усиления выработки их тканями тиреотропных гормонов.
Оно проявляется следующими симптомами:
- Тахикардией.
- Экзофтальмом.
- Приливами жара.
- Психическим возбуждением.
- Эмоциональной лабильностью.
Наибольший риск злокачественного перерождения несет одиночный узел, который располагается в толще нормальной ткани железы. Тогда как множественные узловые образования скорее указывают на хронический узловой или смешанный зоб. Однако различить на ранних стадиях доброкачественные и злокачественные узлы по их внешним проявлениям достаточно сложно.
Учитывая разнообразие патологий, симптомами которых могут быть першение и боль в горле в области щитовидной железы, следует очень серьезно относится к подобным проявлениям. Оптимальным выходом будет не ждать, пока ситуация разрешиться сама собой, а в предельные сроки обратится за консультацией к врачу.
Glandula thyroidea, — непарная, самая крупная из желез внутренней секреции. Располагается в переднем отделе шеи, сбоку и спереди от и , как бы охватывая их. Железа имеет форму подковы с вогнутостью, обращенной кзади, и состоит из двух неодинаковых по величине боковых долей: правой доли, lobus dexter, и левой доли, lobus sinister, и соединяющего обе доли непарного перешейка щитовидной железы, isthmus glandulae thyroideae. Перешеек может отсутствовать, и тогда обе доли неплотно прилегают одна к другой.
Щитовидная железа. Строение, функции.
Иногда встречаются добавочные щитовидные железы, glandulae thyroideae accessoriae, сходные по своему строению со щитовидной железой, но либо не связанные с ней, либо соединенные с ней небольшим тонким тяжем.
Часто (в трети или половине случаев) от перешейка или от левой доли, на границе ее с перешейком, направляется вверх пирамидальная доля, lobus pyramidalis, которая может доходить до верхней щитовидной вырезки гортани или .
Щитовидная железа покрыта снаружи фиброзной капсулой, capsula fibrosa. Капсула представляет собой тонкую фиброзную пластинку, которая, срастаясь с паренхимой железы, посылает отростки в толщу органа и делит железу на отдельные дольки, lobuli. В толще самой железы тонкие соединительнотканные прослойки, богатые сосудами и нервами, образуют опорную ткань щитовидной железы — строму, stroma. В ее петлях залегают фолликулы щитовидной железы, folliculae glandulae thyroideae.
Фиброзную капсулу покрывает наружная капсула щитовидной железы, представляющая собой производное фасции шеи. Своими соединительнотканными пучками наружная капсула фиксирует щитовидную железу к соседним органам: перстневидному хрящу, трахее, к и ; часть этих пучков (наиболее плотные) образуют своего рода , идущие от железы к близлежащим органам.
Наиболее хорошо выражены три пучка: средняя связка щитовидной железы, фиксирующая капсулу в области перешейка к передней поверхности перстневидного хряща, и две, правая и левая, латеральные связки щитовидной железы, фиксирующие капсулу в области нижнемедиальных участков обеих боковых долей к латеральным поверхностям перстневидного хряща и ближайших к нему хрящевых колец трахеи.
Между наружной и внутренней капсулами находится щелевидное пространство, выполненное рыхлой жировой клетчаткой. В нем залегают внеорганные сосуды щитовидной железы, лимфатические узлы и паращитовидные железы.
В месте перехода переднебоковых поверхностей в заднемедиальные щитовидная железа прилегает к сосудисто-нервному пучку шеи (общая сонная артерия, внутренняя яремная вена, блуждающий нерв). Кроме того, у заднемедиальной поверхности проходит возвратный гортанный нерв, здесь же располагаются трахеальные лимфатические узлы.
Нижние отделы обеих, правой и левой, долей достигают 5-6-го кольца трахеи.
Заднемедиальные поверхности железы прилегают к боковым поверхностям трахеи, глотки и пищевода, а вверху — к перстневидному и щитовидному хрящам.
Перешеек железы располагается на уровне 1-3-го или 2-4-го кольца трахеи. Его средний отдел покрыт только сращенными предтрахеальной и поверхностной пластинками шейной фасции и кожей.
Масса железы подвержена индивидуальным колебаниям и составляет от 30 до 60 г. У взрослого продольный размер одной доли щитовидной железы достигает 6 см, поперечный — 4 см, толщина — до 2 см.
Железа увеличивается в период полового созревания. Размеры ее могут меняться в зависимости от степени кровенаполнения; к старости в железе развивается соединительная ткань и ее размеры уменьшаются.
Щитовидная железа вырабатывает гормоны тироксин, трийодтиронин, тиреокальцитонин и кальцитонин,
которые регулируют обмен веществ (кальция и фосфора) в организме, увеличивая теплообмен и усиливая окислительные процессы, принимают участие в костеобразовании. В тканях щитовидной железы происходит накопление йода.
Богата артериальными, венозными и лимфатическими сосудами. Собственные ее артерии, кровоснабжая паренхиму железы, анастомозируют с сосудами соседних органов. Венозная кровь оттекает в широкое венозное сплетение, расположенное под капсулой, наиболее развитое в области перешейка и передней поверхности трахеи.
Иннервация
: нервы от шейных узлов симпатических стволов, участвующие в образовании сплетений вокруг сосудов, подходящих к железе; от блуждающих нервов (nn. laryngei superiores — rr. externi, nn. laryngei reсurrentes).
Кровоснабжение
: a. thyroidea superior от a. carotis externa, a, thyroidea inferior от truncus thyrocervicalis — ветви a. subclavia, иногда a. thyroidea ima от truncus brachiocephalicus или arcus aortae (реже от a, carotis communis или a. subclavia). Венозная кровь оттекает по vv. thyroideae superiores, dextra et sinistra (впадают в vv. jugulares internae или в vv. faciales), vv. thyroideae inferiores, dexlra et sinistra (впадают в vv. brachiocephalica), vv. thyroidea mediae (могут впадать в v. brachiocephalica sinistra или в v. thyroidea inferior). Лимфатические сосуды следуют по ходу артерий и впадают в передние глубокие шейные (щитовидные и паратрахеальные) и средостенные (передние) лимфатические узлы.

Топография щитовидной железы
Располагается на передней поверхности шеи, в т.н. переднем шейном треугольнике. Вершиной этого треугольника служит яремная вырезка. Основанием, обращенным к верху, является край нижней челюсти, а боковыми сторонами — наружные края грудино-ключично-сосцевидных шейных мышц. Спереди щитовидная железа прикрыта кожей и шейными фасциями. Снизу она граничит со щитовидным хрящом гортани (этим и обусловлено ее название), а сзади она соприкасается с верхней частью трахеи, к которой железа фиксирована посредством соединительной ткани. Этот непарный орган имеет вид бабочки. Сходство обусловлено структурой железы, которая состоит из пары долей, левой и правой. Эти доли соединены между собой перешейком. В норме длина каждой доли не превышает 4 см., ширина — 2 см., а толщина — 1,5 см. Как правило, размеры правой доли несколько больше, чем левой. У некоторых индивидуумов может присутствовать добавочная или пирамидная доля. По задней поверхности железы, у ее верхних и нижних краев, называемых полюсами, располагаются 4 паращитовидные железы. Обычно масса железы у взрослых людей в норме не превышает 25г. Объем примерно такой же, у женщин — несколько меньше. Хотя у женщин допускаются незначительные колебания объема в зависимости от фазы менструального цикла.
Структура щитовидной железы
Имеет темный или красноватый цвет и упругую консистенцию. Данный орган заключен в фиброзную капсулу, от которой внутрь органа отходят соединительнотканные перегородки или трабекулы. Этим обеспечивается дольчатое строение данного органа. Основной функциональной структурной единицей щитовидной железы является фолликул. Это микроскопическое округлое образование диаметром около 30 мкм. Снаружи фолликул окружен соединительной тканью, а изнутри выстлан эпителием из т.н. А-клеток. Заполнен фолликул белковым коллоидом, содержащим тиреоглобулин. Из коллоида А-клетками синтезируются гормоны — тироксин и трийодтиронин. А третий гормон, кальцитонин, синтезируется С-клетками, расположенными рядом с фолликулами. В-клетки в норме не встречаются, их появление — признак дисгормональных нарушений или опухолевых процессов.
Кровоснабжение и иннервация щитовидной железы
Доставка кислорода в ткани щитовидной железы
осуществляется по парным верхним и нижним щитовидным артериям. Верхние артерии являются ветвями наружной сонной артерии, а нижние — щито-шейного ствола подключичной артерии. В толще железы артерии делятся на мелкие ветви, которые образуют густую сосудистую сеть. У некоторых лиц кровоснабжение перешейка может идти по непарной щитовидной артерии. Венозная кровь оттекает из железы по верхним, средним и нижним щитовидным венам. Вегетативная иннервация железы осуществляется волокнами блуждающего нерва и симпатического ствола.
1a).Arcus vertebrae,sulcus
sinus,spina scapulae,ossa cranii,sceleton membri,manubrium sterni,
crista tuberculi,os cranii,caput fibulae,collum costae,angulus
mandibulae,arteria genus,processus (styloideus) radii,septum
nasi,corpus tibiae,crista capitis costae,tuberculum costae, capitulum
humeri, corpus cerebelli, fundus uteri, сorpus costae, tuberositas
ulnae,os digiti,caput mandibulae, caput radii,incisura
acetabuli,membrana sterni, ligamentum patellae, facies
maxillae,foramen mandibulae, linea nuchae.
2.a)Тело позвонка,сустав
плеча,дуга аорты,головка ребра,шейка
лопатки,основание черепа,рукоятка
грудины,полость носа,бугор верхней
челюсти,вырезка нижней челюсти, шейка
лучевой кости, капсула ганглия, мыщелок
плечевой кости. б)Мышца шеи,головка
плечевой кости, ветвь нерва,основание
надколенника,шов черепа, нерв головного
мозга,полость барабана,влагалище
отростка, головка лучевой кости, В)
Тело железы,перегородка языка,мышца
неба, верхушка носа, тело верхней челюсти,
ветвь нижней челюсти, шов нёба, связка
бугорка ребра, пластинка дуги позвонка.
3. Каменистая ветвь,
теменная доля, поверхностная вена,
остистое отверстие, внутрення капсула,
грудная фасция, овальное отверстие,
правая лопатка, кожная вена, глубокая
вена, поверхностная вена, щитовидная
железа, остистый отросток, суставной
отросток, позвоночное отверстие, венозный
синус, прямая мышца, кожная мышца, белое
вещество, красное ядро, крестцовый рог,
теменная доля, подвздошная ость,
подвздошный бугорок, крестцовый сегмент,
глоточное сплетение, лобный угол,
затылочный угол, затылочная артерия,
4. Небный отросток
верхней челюсти,суставной отросток
позвонка,яремная вырезка грудины,
глубокий шейный лимфатический узел,правая
венечная артерия, борозда лучевого
нерва, суставной мениск,латеральный
мыщелок,левый поясничный ствол,апертура
лобного синуса, правый рог матки,
слизистая оболочка носа,пластинка дуги
позвонка, фиброзная капсула щитовидной
железы, ампула маточной трубы, средняя
оболочка артерии.
5. ветвь воротной
вены, устье нижней полой вены,большой
рог подъязычной кости,борозда нижнего
каменистого синуса,верхняя продольная
мышца языка,гребень большого бугорка,
нижняя зубная дуга,верхняя луковица
яремной вены,отросток нижней носовой
раковины, борозда большого каменистого
нерва, височная поверхность большого
крыла, верхний суставной отросток
поясничного позвонка, задняя артерия
большого мозга, верхнечелюстной отросток
нижней носовой раковины,устье верхней
полой вены, скелет верхней конечности,
малое крыло крыловидной кости,дно
мочевого пузыря, передняя связка головки
малоберцовой кости,передняя доля
мозжечка,нижняя поверхность языка.
6.
Большой(крыло,рог,головка,борозда,кривизна), малый (мышца, рог,ямка, кривизна, крыло),
передний (гребень,борозда,бугорок,отверстие),
задний(поверхность,дуга,связка),
нижний(пазуха,конечность,артерия,связка),
верхний (конечность, вырезка,отверстие,
отросток).
7. Ligamentum transversum
atlantis,septum nasi osseum,arcus ductus thoracici,lobus glandulae
thyr(e)oideae dextersinister,segmentum thoracicum,fossa cranii
media,fovea articularis , processus articularis, processus medialis
tuberis calcanei, arteria sacralis mediana,os laterale,raphe
perin(a)ei,ramus dexter venae portae, retinaculum patellae mediale,
medulla spinalis, fascia propria organi, vena iliaca communis,
nodus lymphaticus truncus encephali, facies articularis capitis
fibulae, arteria coronaria sinistra, musculus sternothyroideus ,
bursa subcutanea olecrani, circulus arteriosus cerebri.
8. Corpus vesicae
urinariae,sulcus sinus petrosi inferioris,ligamentum transversum
scapulae inferius,musculus rectus capitis posterior minor,bursa
subtendinea musculi teretis
majoris, nervus cutaneus
brachii lateralis inferior,tuberculum mediale processus posterioris
tali, arteria thoracica inferior, vena pulmonalis sinistra
superior, tuberculum anterius tali, bursa subcutanea olecrani,linea
aspera inferior,bursa subtendinea musculi tricipitis
brachii,ligamentum capitis fibulae posterius,foramen ischiadicum
majus,ala major ossis sphenoidalis,musculus rectus bulbi oculi.
9 Латеральная
область шеи,привратниковая часть
желудка, крылья сошника,корень легкого,
основание сердца,полость матки,кора
надпочечника,тело большеберцовой кости,
поверхностный лимфатический сосуд,левая
доля печени, щитовидный хрящ, наружная
косая мышца живота, верхушка головки
малоберцовой кости, желудочек гортани,
бугор пяточной кости, коленный сустав,
слизистая оболочка рта, передняя область
лица, сосцевидный край затылочной кости,
медиальный отросток бугра пяточной
кости,тело подъязычной кости, альвеолярное
отверстие нижней челюсти, сердечное
вдавление левого легкого, длиннейшая
мышца головы, верхний констриктор
глотки, корень языка, перепончатая
стенка трахеи, желтое тело, белое тело.
10. corpus gastricum, apex
capitis fibulae, ostium tubae uterinae systema nervosum centrale,
arteria gastrica dextra, processus medialis tuberis calcanei,
corpus tali, cortex thymi,systema nervosum, foramen palatinum majus,
musculus longus capitis, cortex renis, systema lymphaticum,caput
superius musculi pterygoidei,crus membranaceum simplex, systema
cardiovasculare, systema musculare, systema articulare, pars
thoracica diaphragmatis, regio manus, cavitas uteri, impressio
oesophagea hepatis ligamentum teres hepatis, fissura ligamenti
teretis, lobus hepatis sinister, medulla glandulae suprarenalis,
tuber frontale, crus anterius capsulae internae, extremitas renis,
corpus mandibulae,foramen caecum linguae,crus mediale cartilaginis
alaris majoris, tubercula dentis, lobi renales, rami dentales
inferiores, regiones capitis, cellulae ethmoidales mediae, arteriae
encephali,
11. суставные
поверхности, вены почки, хрящи носа,
извилины большого мозга, вращатели шеи
(груди, поясницы), мышцы живота, кости
черепа, суставы черепа, верхние кожные
артерии, связки плюсны, кости лица, швы
черепа, листки мозжечка, связки печени,
вены колена, хрящи гортани, мышцы глазного
яблока, малые крыльные хрящи, нижние
вены большого мозга, малые подъязычные
протоки, поверхностные лимфатические
сосуды, грудные сердечные нервы,
добавочные носовые хрящи, подкожные
вены живота, артерии головного мозга,
тазовые (нервные) узлы, крестцовые
тазовые отверстия, кости нижней
конечности, поперечные височные извилины,
мышцы глазного яблока, листки мозжечка,малые
подъязычные протоки, малые небные
каналы, верхняя и задняя ушные
мышцыдобавочные носовые хрящи, крыловидные
отростки клиновидной кости, задние
верхние альвеолярные отверстия, большие
и малые рога, борозды большого и малого
каменистого нервов, верхняя и нижняя
носовые раковины, глазничные части
лобной кости,
12. nodi
lymphatici capitis et colli, incisurae cartilaginis, plexus venosi
nertebrales interni (anterior et posterior), partes orbitales ossis
frontalis, plicae transversae recti, venae cerebri inferiores, nodi
iliaci communes, processus pterygoidei ossis sphenoidales, tubercula
mentalia, conchae nasales superior et inferior, vagina tendinum
musculorum flexorum carpi, m.flexor digitorum, vagina synovialis
mm.peroneorum (fibularium) communis, tuberculum vertebrarum
cervicalium anterius et posterius, medulla rubra et medulla flava
ossium, vasa vasorum, sinus venarum cavarum, vaginae fibrosae
digitorum manus, ossa digitorum – phalanges plexus cavernosi
concharum, recessus membranae tympanicae, vagina tendinum
musculorum extensorum carpi radialium, musculus longissimus lumborum,
mm.rotatores lumborum, noduli valvularum semilunarium.
13.надпочечники,
артерии сердца, вены глазницы, вены
продолговатого мозга, верхний удерживатель
сухожилий малоберцовых мышц, ветви
нервов, глоточные железы, длинные мышцы,
поднимающие ребра, задняя связка
головки малоберцовой кости, каналы
большого и малого каменистого нервов,
кишечные железы, края лопатки, лицевые
мышцы, медиальная и латеральная пластинки
крыловидных отростков, мышца, поднимающая
перегородку носа, мышцы спины, нижние
шейные сердечные ветви, доли печени,
общий печеночный проток, перегородка
лобных (клиновидных) пазух, подпеченочные
углубления, позвоночные суставы, почечные
доли, решетчатые ячейки, связки сухожилий,
синовиальные сумки и влагалища, синус
полых вен правого предсердия, собственно
желудочные железы, спинномозговые
корешки, спинномозговые нервы, сплетения
лимфатических сосудов, тазовые отверстия,
фиброзные влагалища пальцев кисти,
хрящи и суставы гортани, хрящи носа,
черепные нервы,
14. короткие
желудочные вены, большая барабанная
ость, верхний край адпочечника, верхняя
мышца- сжиматель глотки, вырезки хряща,
добавочная позвоночная вена, красный
костный мозг, крыльные связки, луковица
затылочного рога, малые небные каналы,
мышечная оболочка мочевого пузыря,
мышцы гортани (живота, груди), наружное
устье мочеиспускательного канала,
области тела, правая и левая почка,
правые легочные вены, связки печени,
синус полых вен правого предсердия,
слизистая оболочка барабанной полости,
сосуды сосудов, сплетение спинномозговых
нервов, тело желчного пузыря, теменной
бугор, фиброзное влагалище пальцев
кисти, фиброзные и синовиальные суставы,
широчайшая мышца спины, щечные железы,
ягодичные мышцы, ядра черепных нервов,
15. tunica serosa oesophagi,
curvatura major gastris, foramen magnum, ductus hepaticus sinister,
tunica serosa intestini tenuis, articulatio simplex, articulatio
composita, impressio cardiaca hepatis, ductus hepaticus communis,
fonticuli cranii, glandula suprarenalis accessoria, cortex ovarii,
septum corporum cavernosorum, retinaculum musculorum fibularium seu
peroneorum superius, vasa vasorum, nodi lymphoidei capitis et colli,
vaginae fibrosae digitorum manus, apex radicis dentis, medulla thymi
angulus occipitalis, vena faciei profunda, sceleton membri
inferioris, bursa musculi latissimi dorsi, trochanteres major et
minor, ostium urethrae externum,musculus flexor digitorum profundus,
fascia capitis superficialis, cornu superius cartilaginis thyroideae,
stratum longitudinale.
16.Влагалище
шиловидного отростка, верхняя продольная
мышца живота, вырезка круглой связки,
глазничные части лобной кости,
горизонтальная часть 12-перстной кишки,
канал шейки матки, кишечная поверхность
матки, кора надпочечника.кости нижней
конечности, красный костный мозг, левая
доля печени, локтевой сгибатель запястья,
мышечная оболочка тонкой кишки, носовая
часть глотки, передняя поверхность
локтевой кости, передняя стенка
влагалища, связки сухожилий, синовиальное
влагалище сухожилия большеберцовой
кости, лучевой канал запястья, левые
легочные вены, поперечная пазуха
перикарда, нижняя доля левого легкого,
отверстия легочных вен левого предсердия,
нижняя луковица внутренней яремной
вены, передняя кожная ветвь, мышечная
оболочка мочевого пузыря, фиброзная
капсула щитовидной железы, носовая
часть глотки, поверхностные лимфатические
сосуды, спинка и верхушка носа, дно
матки,
- Эндокринные железы, glandulae endocrinae. Железы, не имеющие выводных протоков.
- Щитовидная железа, glandula thyroidea. Вырабатывает гормоны тироксин и трийодтиронин, которые регулируют основной обмен. Ее патологическое увеличение называется зобом. Рис. А, Б.
- Доля (правая/левая), lobus (dexter/sinister). Лежат по обе стороны трахеи. Рис. А.
- Перешеек щитовидной железы, isthmus gl thyroideae. Соединяет правую и левую доли. Рис. А.
- [Пирамидальная доля, lobus pyramidalis]. Расположенный по средней линии тяж железистой ткани. Присутствует непостоянно. Рис. А.
- Добавочные щитовидные железы, glandulae thyroideae accessoriae. Эктопические участки ткани щитовидной железы. Например, в корне языка.
- Фиброзная капсула, capsula fibrosa. Соединительнотканная оболочка щитовидной железы.
- Строма, stroma. Соединительнотканный остов железы. Рис. В.
- Паренхима, parenchima. Образована специфическими железистыми клетками. Рис. В.
- Дольки, lobuli. Участки паренхимы, разделенные соединительной тканью. Рис. Б.
- Верхняя паращитовидная железа, glandula parathyroidea superior. Эпителиальное тело размером с чечевицу, расположенное позади щитовидной железы. Продуцирует парагормон, который регулирует обмен кальция и фосфора. Рис. Б.
- Нижняя паращитовидная железа, glandula parathyroidea inferior. Эпителиальное тело размером с чечевицу, расположенное позади щитовидной железы. Рис. Б.
- Гипофиз, hypophysis (glandula pituitaria). Расположен в турецком седле и обладает многосторонним действием. Рис. Г.
- Аденогипофиз (передняя доля), ade.nohypophysis (lobus anterior). Самая большая доля гипофиза, которая развивается из эктодермы ротовой полости (карман Ратке). Содержит функционально и гистохимические различные типы клеток. Рис. Г.
- Бугорная часть, pars tuberalis. Часть передней доли, которая окружает воронку гипофиза. Рис. Г.
- Промежуточная часть, pars intermedia Узкая часть аденогипофиза, содержащая заполненные коллоидом фолликулы Рис. Г.
- Дистальная часть, pars distalis. Передняя, самая обширная часть аденогипофиза. Рис. Г.
- [[Глоточная часть, pars pharyngea]]. Аденогипофизарная ткань в подслизистом слое глотки. Остаток кармана Ратке.
- Нейрогипофиз (задняя доля), neurohypophysis (lobus posterior). Имеет небольшие размеры, развивается из промежуточного мозга и является гормонаккумулирующей областью. Рис. Г.
- Воронка, infundibulum. Ножка, на которой расположен гипофиз. Рис. Г.
- Нервная доля, lobus nervosus. Задняя доля гипофиза. Служит для накопления гормонов. Рис. Г.
- Шишковидное тело (шишковидная железа), corpus pineale (glandula pinealis). Развивается из промежуточного мозга и лежит над пластинкой четверохолмия. Рис. Г.
- Вилочковая железа (тимус), thymus. Орган иммунной системы. Расположен позади грудины и подвергается регрессии после полового созревания. Рис. Д.
- Доля (правая/левая), lobus (dexter/sinister). Рис. Д.
- [Добавочные узелки вилочковой железы (тимуса), noduli thymici accessorii]. Диффузно расположенные неинкапсулированные лимфатические фолликулы.
- Дольки вилочковой железы, lobuli thymi. Разделены между собой перегородками соединительной ткани. Рис. Д.
- Корковое вещество вилочковой железы (тимуса), cortex thymi. Содержат большое количество лимфоцитов.
- Мозговое вещество вилочковой железы (тимуса), medulla thymi. Содержит тельца Гассаля и относительно небольшое количество лимфоцитов.
- Надпочечник, glandula suprarenalis (adrenalis). Прилежит с медиальной стороны к верхнему полюсу почки. Развивается из двух источников. Рис. Е.
- Передняя поверхность, facies anterior. Рис. Д.
- Задняя поверхность, facies posterior.
- Почечная поверхность, facies renalis. Вогнутая поверхность надпочечника, направлена вниз и латерально к верхнему полюсу почки. Рис. Е.
- Верхний край, margo superior. Разделяет переднюю и заднюю поверхности надпочечника. Рис. Е.
- Медиальный край, margo medialis. Находится между передней и задней поверхностями органа. Рис. Е.
- Ворота, hilum. Направлены вперед, вверх или вниз, содержит центральную вену. Рис. Е.
- Центральная вена, v. centralis. Выходит из ворот надпочечника. Рис. Е.
- Корковое вещество (кора), cortex Подразделяется на три зоны. Развивается из целомического эпителия. Рис. Ж.
- Мозговое вещество, medulla. Состоит из хромаффинных клеток, симпатических нейронов и венозных синусов. Развивается из клеток нейрального гребня. Рис. Ж.
- Добавочные надпочечники, glandulae suprarenales accessoriae. Эктопически расположенные участки надпочечниковой ткани.
Щитовидная железа (glandula thyroidea), являясь самой крупной по размерам железой внутренней секреции в организме человека, вырабатывает и накапливает йодсодержащие гормоны. Под их влиянием находятся все обменные реакции и множество процессов, определяющих запас и расход энергии в организме.
Строение органа
По форме напоминает подкову с вогнутостью, обращенной внутрь. Если она дополнена пирамидальной долей, то по форме похожа на трезубец, направленный вверх. От внешнего воздействия железа защищена кожей, подкожной клетчаткой, мышцами и фасцией шеи (fascia cervicalis).
Фасция шеи формирует соединительнотканную капсулу (capsula thyroidea), которая некрепко смыкается с фиброзной капсулой (capsula fibrosa) и фиксирует железу к близлежащим мышцам. Наружная поверхность капсулы вплотную срослась с гортанью и с трахеей, с глоткой и пищеводом — соединение неплотное. Сверху ее (боковые доли) ограничивает щитовидный хрящ, снизу — 5-6 кольца трахеи.
Железу составляют две неравные по величине боковые доли: правая (lobus dexter) и левая (lobus sinister), которые соединяет перешеек (isthmus glandulae thiroidea), иногда эта полоска ткани отсутствует.
Кроме перечисленных основных структурных звеньев у данной железы есть еще одна, встречающаяся нерегулярно, доля, называемая пирамидальной (lobus pyramidalis), которая отходит или от перешейка, или от боковой доли — чаще от левой и реже от правой. Эта дополнительная часть напоминает узкий язычок и направлена вверх, иногда своим кончиком может доставать тело подъязычной кости.
Щитовидная железа находится внутри фиброзной капсулы. Слой, заключенный между соединительнотканными оболочками данного органа, заполнен рыхлой тканью, переплетенной артериями и венами органа. Фиброзная капсула имеет вид тонкой фиброзной пластинки (неотделимой от паренхимы железы), которая направляет отростки в тело и дробит её на нечеткие единичные дольки (lobuli).
В теле органа из богатых сосудами и нервами тонких соединительнотканных прослоек сформирована опорная ткань — строма (stroma). Прослойки содержат С-клетки (парафолликулярные) и В-клетки (клетки Ашкинази), а петли прослоек — А-клетки (фолликулярные).
Рост щитовидки реализуется благодаря образованию фолликулов.

Расположение
Щитовидная железа размещена в передней области шеи под «адамовым яблоком» и прижимается к нижним отделам гортани и верхнему отделу трахеи, обхватывая ее слева и справа. Угловые точки верхней границы обеих долей (lobi dexter et sinister) почти достигают верхнего края щитовидного хряща гортани, а нижние точки — V-VI трахейных хрящей. Боковые доли сзади находятся в соприкосновении с сосудисто-нервными пучками шеи.
Форма и размеры долей предрасположены к значительным колебаниям. Для женщин характерен больший размер, чем для мужчин. У беременных женщин размеры железы больше по сравнению с небеременными.
Перешеек у органа покрывает почти всегда II-ой или III-ий трахейные хрящи. Но наблюдается и другая картина, когда он расположен на высоте I-го трахейного кольца. Размеры обеих долей по сравнению с размерами перешейка намного больше; перешеек бывает очень узким, иногда его нет и правая и левая доли соединены друг с другом соединительнотканной перемычкой.
Важно!
По анатомическому строению щитовидка является непарным органом.

Нормальная деятельность или патологические изменения щитовидной железы определяются при сканировании аппаратом УЗИ.
Здоровая ЩЖ без отклонений имеет:
- четкие контуры щитовидки;
- однородная структура ткани;
- на фоне сосудов и мышц у железы значительно светлый фон;
- не выявляются узлы выше 3 мл;
- структура лимфоузлов шеи четкая.
Размеры щитовидной железы и вес в зависимости от пола и возраста
Среднестатистические значения нормы массы ЩЖ (в граммах):
- у взрослого индивида = 11,5 — 25
- у родившегося ребенка = 2 — 3, 5
Боковым долям ЩЖ соответствуют размеры в интервале (в сантиметрах):
- длина 2 — 4,
- ширина 1 — 2,
- толщина 1, 3 — 2, 2.
Нормальные размеры щитовидной железы — какие?
Норма для каждой индивидуальной персоны диктуется особенностями организма, его весовой категории и возрастом. Полученные при исследованию пациента размеры ЩЖ могут не совпадать с принятыми стандартами. Информация о средних размерах органа представлена в таблицах.
Таблица 1. Норма у взрослых в зависимости от возраста и массы тела
Таблица 2. Норма у мужчин и женщин в зависимости от пола и возраста
Отсутствие изменения формы и размеров ЩЖ, узлов и уплотнений по УЗИ считается нормой.
Какова основная функция щитовидной железы?
Предопределены ее гормонами, которые определяют ход многих процессов в организме. Краткий перечень:
- активная стабилизация тонуса скелетной мускулатуры,
- поддерживается уровень давления крови,
- осуществляется обмен витаминов,
- регуляция иммунной системы — образование и активность Т-клеток иммунитета,
- управление процессом кроветворения — тироксин участвует.
Снижение количества гормонов замедляет обменные и регенеративные процессы и ускоряет процесс старения организма. При признаках нарушения функции этого важно органа определяют тиреотропный гормон (ТТГ), регулирующий ее деятельность.
Щитовидная железа (glandula thyroidea), являясь самой крупной по размерам железой внутренней секреции в организме человека, вырабатывает и накапливает йодсодержащие гормоны. Под их влиянием находятся все обменные реакции и множество процессов, определяющих запас и расход энергии в организме.
Строение органа
По форме напоминает подкову с вогнутостью, обращенной внутрь. Если она дополнена пирамидальной долей, то по форме похожа на трезубец, направленный вверх. От внешнего воздействия железа защищена кожей, подкожной клетчаткой, мышцами и фасцией шеи (fascia cervicalis).

Железу составляют две неравные по величине боковые доли: правая (lobus dexter) и левая (lobus sinister), которые соединяет перешеек (isthmus glandulae thiroidea), иногда эта полоска ткани отсутствует.

Щитовидная железа находится внутри фиброзной капсулы. Слой, заключенный между соединительнотканными оболочками данного органа, заполнен рыхлой тканью, переплетенной артериями и венами органа. Фиброзная капсула имеет вид тонкой фиброзной пластинки (неотделимой от паренхимы железы), которая направляет отростки в тело и дробит её на нечеткие единичные дольки (lobuli).
В теле органа из богатых сосудами и нервами тонких соединительнотканных прослоек сформирована опорная ткань — строма (stroma). Прослойки содержат С-клетки (парафолликулярные) и В-клетки (клетки Ашкинази), а петли прослоек — А-клетки (фолликулярные).
Рост щитовидки реализуется благодаря образованию фолликулов.

Расположение
Щитовидная железа размещена в передней области шеи под «адамовым яблоком» и прижимается к нижним отделам гортани и верхнему отделу трахеи, обхватывая ее слева и справа. Угловые точки верхней границы обеих долей (lobi dexter et sinister) почти достигают верхнего края щитовидного хряща гортани, а нижние точки — V-VI трахейных хрящей. Боковые доли сзади находятся в соприкосновении с сосудисто-нервными пучками шеи.
Форма и размеры долей предрасположены к значительным колебаниям. Для женщин характерен больший размер, чем для мужчин. У беременных женщин размеры железы больше по сравнению с небеременными.
Перешеек у органа покрывает почти всегда II-ой или III-ий трахейные хрящи. Но наблюдается и другая картина, когда он расположен на высоте I-го трахейного кольца. Размеры обеих долей по сравнению с размерами перешейка намного больше; перешеек бывает очень узким, иногда его нет и правая и левая доли соединены друг с другом соединительнотканной перемычкой.
Важно! По анатомическому строению щитовидка является непарным органом.

Нормальная деятельность или патологические изменения щитовидной железы определяются при сканировании аппаратом УЗИ.
Здоровая ЩЖ без отклонений имеет:
- четкие контуры щитовидки;
- однородная структура ткани;
- на фоне сосудов и мышц у железы значительно светлый фон;
- не выявляются узлы выше 3 мл;
- структура лимфоузлов шеи четкая.
Размеры щитовидной железы и вес в зависимости от пола и возраста
Среднестатистические значения нормы массы ЩЖ (в граммах):
- у взрослого индивида = 11,5 — 25
- у родившегося ребенка = 2 — 3, 5
Боковым долям ЩЖ соответствуют размеры в интервале (в сантиметрах):
- длина 2 — 4,
- ширина 1 — 2,
- толщина 1, 3 — 2, 2.
Нормальные размеры щитовидной железы — какие?
Норма для каждой индивидуальной персоны диктуется особенностями организма, его весовой категории и возрастом. Полученные при исследованию пациента размеры ЩЖ могут не совпадать с принятыми стандартами. Информация о средних размерах органа представлена в таблицах.
Таблица 1. Норма у взрослых в зависимости от возраста и массы тела
| ВЕС, КГ | 50 | 60 | 70 | 80 | 90 | 100 |
| Максимальный объем, см³ | 15, 5 | 18, 7 | 22 | 25 | 28,4 | 32 |
Таблица 2. Норма у мужчин и женщин в зависимости от пола и возраста
Отсутствие изменения формы и размеров ЩЖ, узлов и уплотнений по УЗИ считается нормой.
Какова основная функция щитовидной железы?
Функции щитовидной железы предопределены ее гормонами, которые определяют ход многих процессов в организме. Краткий перечень:
- активная стабилизация тонуса скелетной мускулатуры,
- поддерживается уровень давления крови,
- осуществляется обмен витаминов,
- регуляция иммунной системы — образование и активность Т-клеток иммунитета,
- управление процессом кроветворения — тироксин участвует.
Снижение количества гормонов замедляет обменные и регенеративные процессы и ускоряет процесс старения организма. При признаках нарушения функции этого важно органа определяют тиреотропный гормон (ТТГ), регулирующий ее деятельность.

Строение щитовидной железы
Щитовидная железа покрыта двумя листками соединительнотканной оболочки. Внутренний листок – капсула щитовидной железы – срастается с паренхимой железы. От него в толщу железы отходят слабо выраженные перегородки – трабекулы. Наружный листок представляет собой висцеральный листок внутренностной фасции шеи (fascia endocervicalis), который охватывает гортань, трахею, щитовидную железу, глотку и пищевод. Между капсулой щитовидной железы и висцеральным листком имеется пространство, заполненное рыхлой клетчаткой, в которой располагаются артерии, вены, нервы и околощитовидные железы.
Паренхима щитовидной железы состоит из пузырьков разных размеров – фолликулов, являющихся её структурными и функциональными единицами (аденомерами). Средняя величина фолликула составляет 40-50 мкм. Каждый фолликул оплетается сетью кровеносных и лимфатических капилляров. В просвете фолликула накапливается коллоид – секреторный продукт эпителиальных клеток, составляющих выстилку фолликула. Стенку фолликула образует один слой тироцитов, лежащих на базальной мембране. Форма тироцита зависит от его функционального состояния.
Функции щитовидной железы
Щитовидная железа вырабатывает йодосодержащие гормоны – тетрайодтиронин (тироксин, Т4) и трийодтиронин (Т3). Эти гормоны стимулируют окислительные процессы в клетке, оказывают влияние на водный, минеральный, углеводный, жировой, белковый обмен, процессы роста, развитие и дифференцировку тканей.
В стенках фолликулов, а также между фолликулами имеются клетки, продуцирующие тиреокальцитонин – гормон, который участвует в регуляции обмена кальция и фосфора. Тиреокальцитонин тормозит резорбцию кальция из костей и снижает уровень кальция в крови.
При гиперфункции щитовидной железы (гипертиреоз) расходуется больше белков, жиров и углеводов – человек потребляет больший объём пищи, но при этом худеет. Организм расходует больше энергии, что способствует быстрой утомляемости и истощению организма. Гипертиреоз приводит к базедовой болезни, которая сопровождается увеличением щитовидной железы, появлением зоба, учащением сердцебиения, раздражительностью, потливостью, бессонницей.
При пониженной функции щитовидной железы (гипотиреоз) у детей тормозится физическое и психическое развитие, снижаются умственные способности, наблюдается задержка полового развития. У взрослых людей гипотиреоз сопровождается микседемой, при которой развивается быстрая утомляемость, появляется сухость кожи и ломкость костей. Отекает подкожная клетчатка, в результате чего лицо и другие части тела становятся одутловатыми. Дефицит гормонов щитовидной железы, особенно в возрасте 3-6 лет, вызывает кретинизм – задержку физического и психического развития.
При недостатке в пище и воде йода щитовидная железа увеличивается, развивается эндемический зоб. Ткань щитовидной железы разрастается, однако продукция гормонов не увеличивается, так как для их синтеза не хватает йода.
Активность щитовидной железы повышается в период полового созревания. Это выражается в повышенной возбудимости нервной системы. В период 21-30 лет наблюдается снижение её активности.
По всем вопросам патологии щитовидной железы обращайтесь в Центр эндокринологии в Краснодаре. Мы находимся по адресу: ул. Фестивальная, 3. Запись по телефонам, обозначенным на сайте.
Щитовидная железа расположена на шее впереди гортани, состоит из двух долей и перешейка между ними. Снаружи покрыта соединительно-
тканной капсулой, хорошо снабжается кровью и содержит множество нервных окончаний.
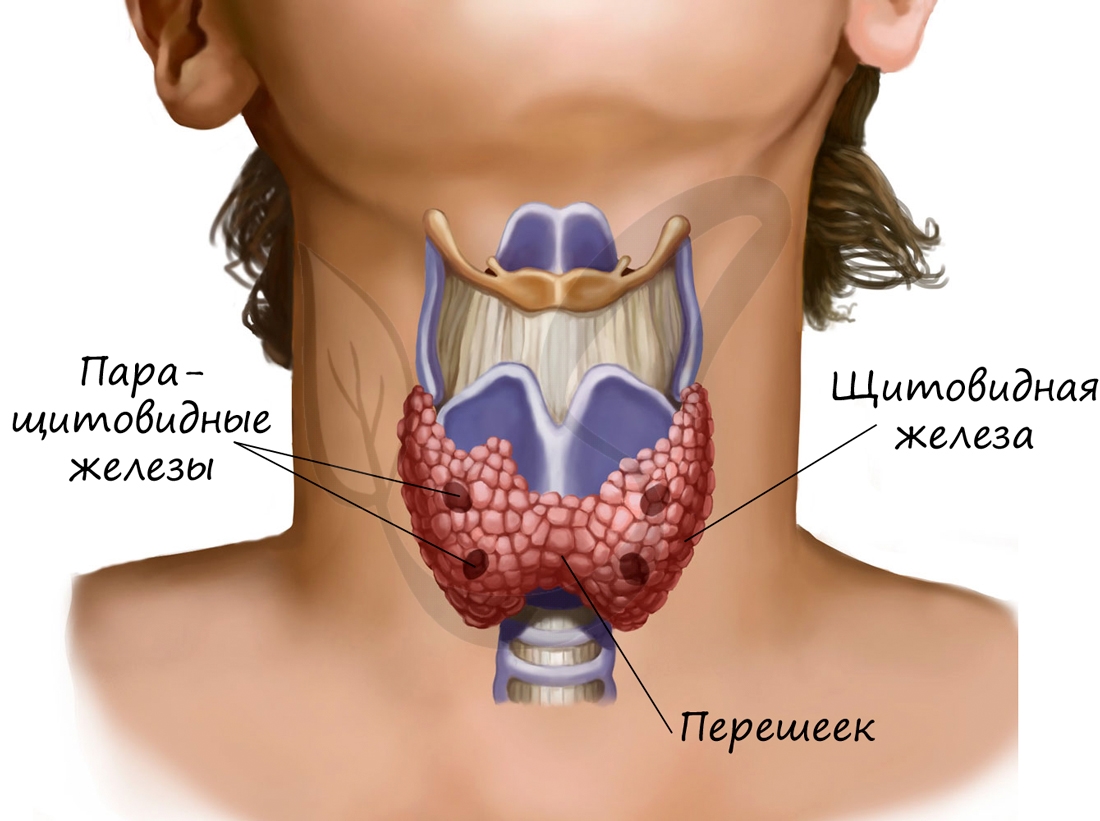
Строение щитовидной железы
Структурно-функциональная единица щитовидной железы — фолликул (от лат. folliculus – мешочек). В щитовидной железе находятся около 30
млн. фолликулов, в фолликулярных клетках которых образуются гормоны щитовидной железы (тироксин, трийодтиронин). Эти гормоны регулируют активность обмена веществ, что имеет важное значение, особенно для детского организма.
В просвете фолликула накапливается секреторный продукт фолликулярных клеток — коллоид, представляющий вязкую жидкость. Также в
щитовидной железе вырабатывается гормон кальцитонин, регулирующий обмен кальция и фосфора.
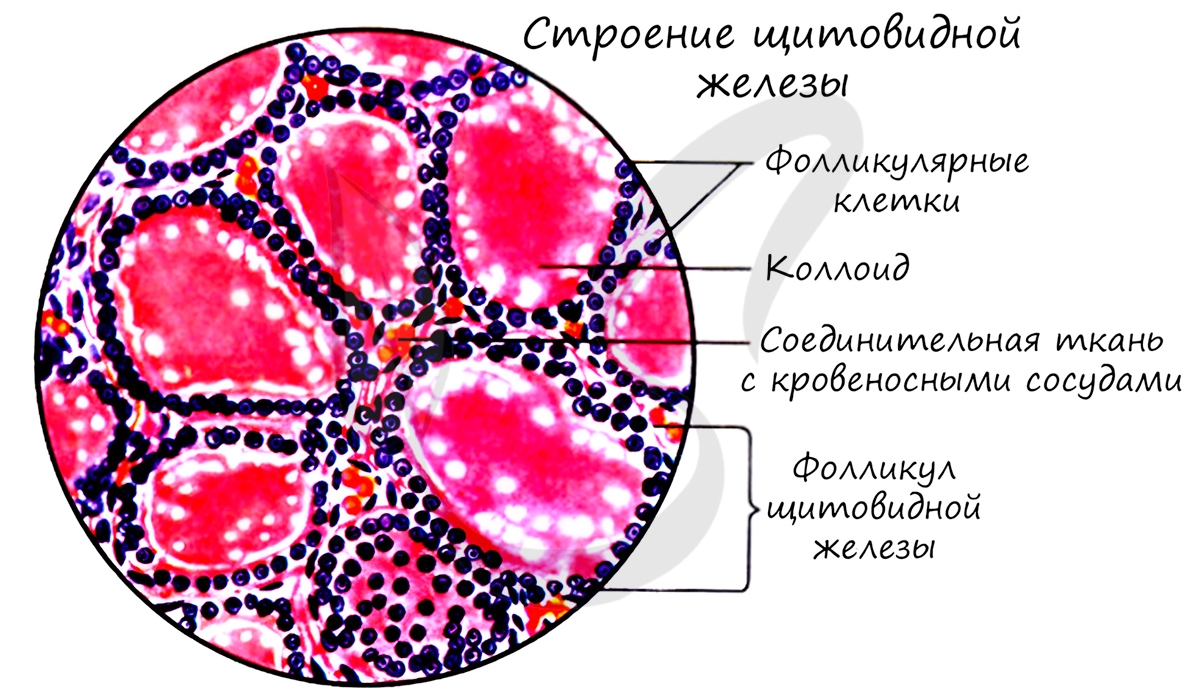
Избыточная секреция гормонов щитовидной железой — гиперфункция, недостаточная — гипофункция. Во взрослом и детском возрасте
нарушения секреции гормонов щитовидной железой имеют разные последствия.
Гипофункция щитовидной железы в детском возрасте приводит к развитию кретинизма — слабоумию. Обмен веществ снижается во всех тканях
и органах, в том числе — нервной ткани, что и приводит к таким печальным последствиям. Гипофункция также проявляется задержкой роста,
полового и психического развития.
Гипофункция во взрослом возрасте может приводить к развитию микседемы (слизистого отека), сопровождающейся отеком кожи и
подкожно-жировой клетчатки. Снижается обмен веществ, действия и мысли становятся замедленными.
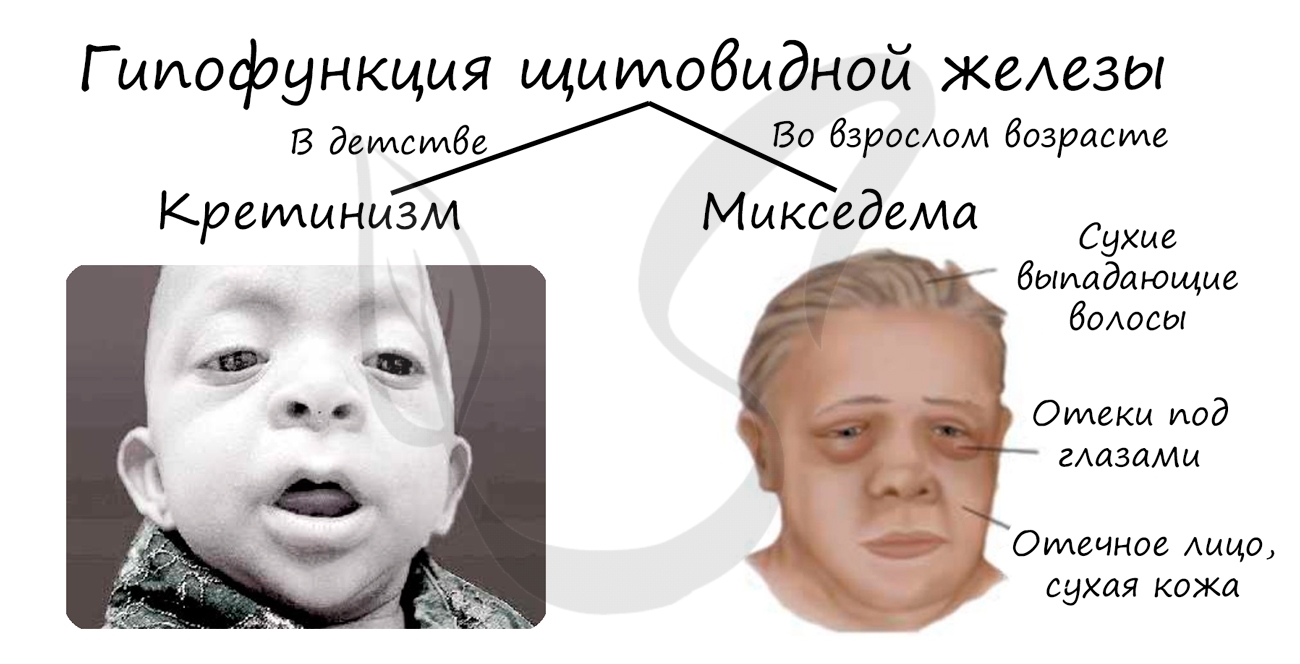
Гиперфункция щитовидной железы в детском и во взрослом возрасте приводит к развитию базедовой болезни. Увеличивается уровень
обмена веществ, повышается температура. Наблюдается экзофтальм (греч. exóphthalmos — пучеглазый), зоб — стойкое увеличение
щитовидной железы.

Паращитовидные (околощитовидные) железы
Паращитовидные железы (от греч. para – около) в количестве четырех прилегают к щитовидной железе. Эти железы секретируют в кровь
паратгормон, увеличивающий уровень кальция и фосфора в крови.
Заметим, что кальцитонин, выделяемый в щитовидной железе, оказывает противоположное действие, снижая выделение кальция из костей.
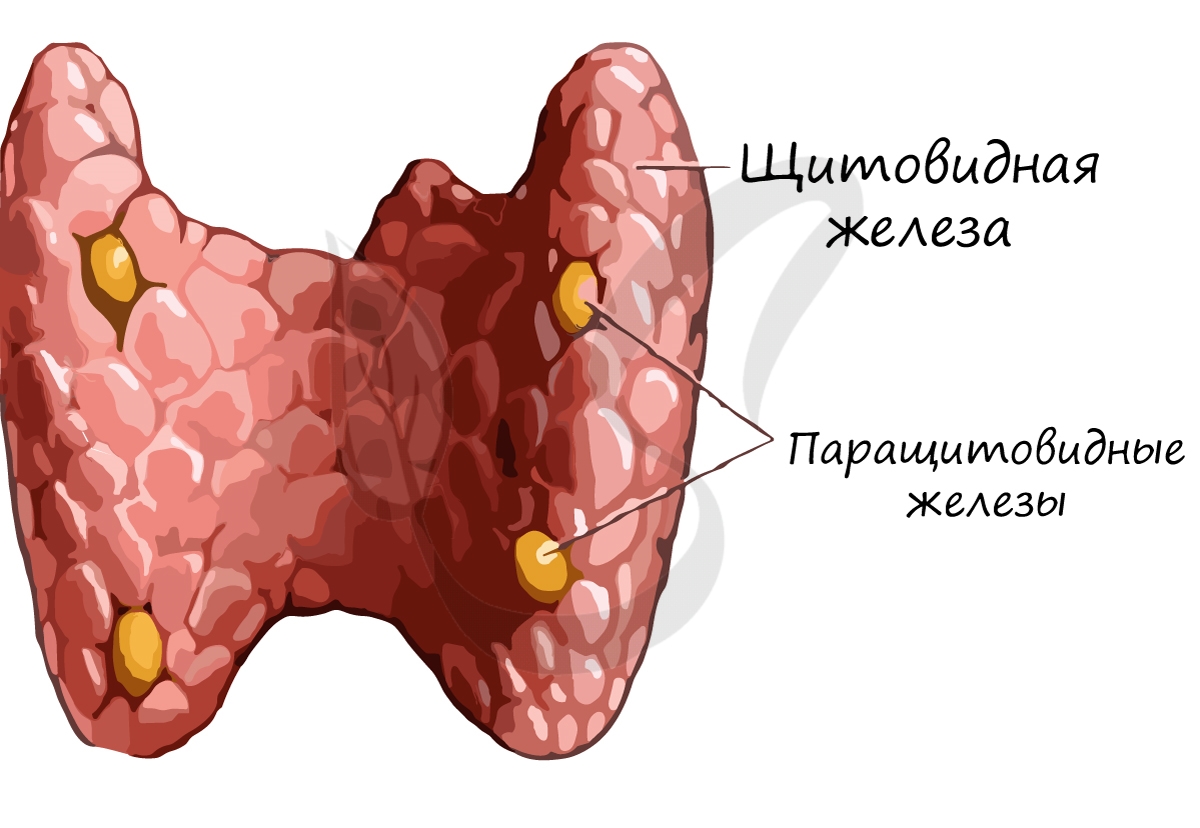
Тимус (вилочковая железа)
Тимус располагается за грудиной, состоит из двух долей. Наиболее активен в возрасте от 6-15 лет, после полового созревание
ткань железы начинает замещаться жировой тканью.
Тимус секретирует гормоны: тимозин, тимин, тимостерин — все они стимулируют иммунитет, некоторые обладают противоопухолевым
эффектом.
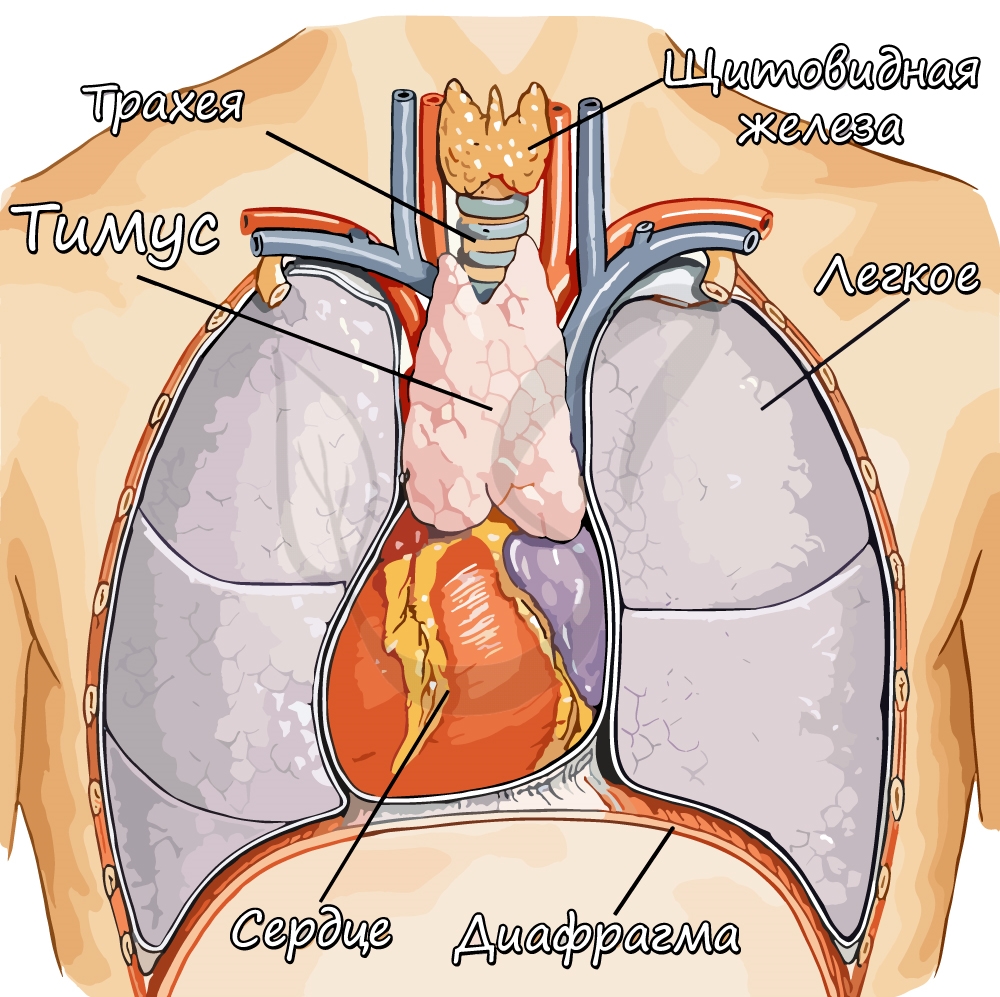
© Беллевич Юрий Сергеевич 2018-2023
Данная статья написана Беллевичем Юрием Сергеевичем и является его интеллектуальной собственностью. Копирование, распространение
(в том числе путем копирования на другие сайты и ресурсы в Интернете) или любое иное использование информации и объектов
без предварительного согласия правообладателя преследуется по закону. Для получения материалов статьи и разрешения их использования,
обратитесь, пожалуйста, к Беллевичу Юрию.
Щитовидная железа расположена в передней части шеи и вырабатывает гормоны щитовидной железы трийодтиронин (Т3) и тетрайодтиронин или тироксин (Т4). Эти гормоны щитовидной железы обеспечивают основной обмен веществ в организме и влияют на работу головного мозга, сердца, мышц и других органов.
Выброс гормонов щитовидной железы регулируется гипофизом, расположенным в головном мозге. Тиреотропный гормон (ТТГ) высвобождается в гипофизе и определяет продукцию Т3 и Т4 в щитовидной железе. Если гормонов щитовидной железы слишком много, то ТТГ снижается, тогда как если гормонов щитовидной железы слишком мало, то ТТГ увеличивается, чтобы стимулировать высвобождение большего количества гормонов щитовидной железы.
Отклонения в работе щитовидки
При заболеваниях щитовидной железы может наблюдаться:
- повышение активности щитовидной железы, называемое гипертиреозом;
- снижение активности щитовидной железы, называемое гипотиреозом.
Нередко в щитовидной железе образуются узлы, в этом случае может быть как нормальная, так и нарушенная функция щитовидной железы.
Гипертиреоз
При гипертиреозе щитовидная железа выделяет слишком много гормона щитовидной железы, что ускоряет обмен веществ в организме. Гипертиреоз может быть разной степени тяжести.
Жалобы, характерные для пациентов с гипертиреозом:
- тахикардия, аритмия;
- повышенная потливость, плохая переносимость жары;
- нервозность, раздражительность, повышенная эмоциональность;
- тремор тела, чаще тремор рук;
- частые испражнения, диарея;
- повышенный аппетит;
- снижение веса при нормальном или даже повышенном аппетите;
- менструальные расстройства;
- нарушения сна;
- увеличение щитовидной железы;
- слабость;
- тонкие волосы, выпадение волос.
Наиболее частыми причинами гипертиреоза – болезнь Грейвса или, реже, один или несколько узлов щитовидной железы, секретирующих повышенные уровни гормонов щитовидной железы.
Что такое болезнь Грейвса?
Это аутоиммунное заболевание, впервые описанное ирландским врачом Робертом Джеймсом Грейвом. При аутоиммунном заболевании щитовидной железы иммунная система, обычно защищающая организм и помогающая бороться с болезнью, вырабатывает антитела, «атакующие» ткани щитовидной железы.
Эти антитела «ведут себя» как тиреотропный гормон (ТТГ), и в результате щитовидная железа вырабатывает слишком много гормона. Болезнь Грейвса может начаться в любом возрасте у обоих полов, но чаще встречается у женщин в возрасте от 20 до 50 лет, у которых часто есть семейная история заболеваний щитовидной железы.
Каковы осложнения болезни Грейвса?
Гипертиреоз, если его не лечить, может привести к сердечной недостаточности и остеопорозу. Беременные женщины с неконтролируемой болезнью Грейвса подвергаются большему риску выкидыша и преждевременных родов.
Болезнь Грейвса вызывает проблемы с глазами, называемые болезнью Грейвса или аутоиммунной офтальмопатией. Характеризуется:
- выпячиванием глазных яблок или экзофтальмом;
- сухостью глаз, покраснением, слезотечением;
- светобоязнью;
- ограничением движения глазного яблока;
- двоением, воспалением, нарушениями зрения.
Как лечится болезнь Грейвса?
Если человек курит, очень важно бросить курить. Заболевание обычно лечат препаратами, снижающими выработку гормонов щитовидной железы, но лечение необходимо проводить под наблюдением врача в течение длительного времени, не менее года, чаще дольше. В некоторых случаях также используется терапия радиоактивным йодом или хирургическое вмешательство.
Гипотиреоз
При гипотиреозе щитовидная железа выделяет слишком мало гормона щитовидной железы, что замедляет обмен веществ в организме. Следует отметить, что жалобы, характерные для больных гипотиреозом, могут различаться по степени выраженности и не всегда могут быть одинаковыми для всех.
Жалобы, характерные для больных с гипотиреозом:
- усталость, сонливость;
- фривольность;
- запор;
- сухая кожа;
- увеличение веса;
- медленный сердечный ритм;
- отеки;
- высокий уровень холестерина в крови;
- охриплость;
- мышечная слабость;
- депрессия;
- нерегулярный менструальный цикл;
- тонкие волосы;
- нарушение памяти.
Причины гипотиреоза:
- тиреоидит Хашимото – аутоиммунное заболевание щитовидной железы, впервые описанное японским врачом Хакару Хашимото;
- операция на щитовидной железе;
- лечение щитовидной железы радиоактивным йодом;
- врожденная проблема со щитовидной железой;
- повреждение гипофиза – в результате чего он не вырабатывает ТТГ.
Тиреоидит Хашимото чаще всего встречается у женщин среднего возраста – 50-60 лет, но может возникать в любом возрасте и может встречаться у мужчин, детей и подростков.
Гипотиреоз у детей и подростков имеет те же симптомы, что и у взрослых, но может отмечаться:
- более медленным ростом;
- задержкой полового созревания;
- задержкой умственного развития.
Гипотиреоз очень важно лечить и контролировать во время беременности. Как правило, беременным женщинам с тиреоидитом Хашимото требуется более высокая доза левотироксина во время беременности, чем до беременности.
Нелеченный гипотиреоз у матери может привести к:
- патологии новорожденных;
- повышенному риску преждевременных родов или мертворождений;
- нарушению психического развития.
Как лечить гипотиреоз?
Пациентам с гипотиреозом следует ежедневно принимать таблетку, содержащую гормон щитовидной железы, для возмещения дефицита гормона в организме. Синтетический Т4 или левотироксин точно такой же и работает так же, как Т4, произведенный организмом. Доза индивидуальна для каждого человека – может потребоваться некоторое время, чтобы найти нужную дозу.
Врач определит начальную дозу в зависимости от веса пациента, возраста и других условий. Через 6-8 недель потребуются анализы крови для корректировки необходимой дозы до тех пор, пока не будет достигнут нормальный уровень гормонов. Тестирование следует продолжать проводить каждые 6–12 месяцев. При гипотиреозе левотироксин обычно следует применять до конца жизни для обеспечения стабильного и нормального обмена веществ в организме.
Антитела к тиреопероксидазе
Тиреопероксидаза представляет собой фермент щитовидной железы, играющий важную роль в синтезе тиреоидных гормонов. В крови могут быть обнаружены антитела к тиреопероксидазе (ТПО av). Высокие уровни TPO av указывают на возможное аутоиммунное заболевание щитовидной железы. Ими могут быть болезнь Грейвса или тиреоидит Хашимото.
Аутоиммунные заболевания характеризуются тем, что иммунная система ошибочно вырабатывает антитела, повреждающие нормальные ткани организма, в данном случае щитовидную железу. Повышенные антитела к ТПО указывают на риск заболевания щитовидной железы, но могут быть случаи, когда эти антитела высоки, а гормоны щитовидной железы находятся в пределах нормы. В таких случаях лечение не требуется, но следует периодически проводить анализы на гормоны щитовидной железы под наблюдением врача.
Узлы щитовидной железы
Узлы в щитовидной железе встречаются часто. Примерно у половины людей в какой-то момент жизни могут появиться узлы щитовидной железы, обычно они незначительны, но в некоторых случаях могут стать большими и повлиять на нормальный размер щитовидной железы.
Примерно у 5% людей появляются крупные узлы размером более 1 см. Большинство узлов доброкачественные. Но всегда необходимо оценить, действительно ли узлы доброкачественные.
Иногда щитовидная железа выделяет больше тиреоидных гормонов, тогда развивается гипертиреоз. Для обследования таких узлов предназначено специальное обследование – сцинтиграфия. При сцинтиграфии щитовидной железы получают цветное изображение, по которому можно судить об активности узелков. Узлы, повышающие выброс гормонов железы, образно называют «горячими» узлами. Большие узлы в щитовидной железе могут вызвать стеснение в горле и затрудненное глотание или дыхание. Тогда немедленно обратитесь к врачу.
Щитовидная железа может быть увеличена без узлов или с узлами. Она может содержать кисты. Киста представляет собой полость, заполненную жидкостью, и обычно доброкачественная. Врач может нащупать более крупные узлы, исследуя щитовидную железу.
Лучший способ их оценки – проведение УЗИ щитовидной железы. В ходе него опытный специалист описывает форму узлов, диаметр и т. д., а их доброкачественность оценивают, классифицируя их по шкале TIRADS:
|
Показатель по шкале TIRADS |
Оценка |
|
1, 2, 3 |
доброкачественные узлы |
|
4 |
повышенный риск малигнизации или озлокачествления – приобретение клетками нормальной или патологически измененной ткани железы свойств злокачественной опухоли |
|
5 |
узлы очень высокого риска, скорее всего, злокачественные |
При необходимости врач назначит пункцию щитовидной железы под контролем УЗИ. Этот тест проводится с помощью тонкой иглы, вводимой в щитовидную железу под контролем УЗИ, и клетки удаляются из узла. Их затем исследуют под микроскопом. Это обследование — лучший способ убедиться, что узел действительно доброкачественный.
Доброкачественные узлы щитовидной железы не требуют лечения. «Горячие» узлы оперируют или лечат радиоактивным йодом. Узлы щитовидной железы, вызывающие такие симптомы затрудненного глотания или дыхания, должны быть прооперированы. Операции следует проводить во всех случаях подозрения на узловое злокачественное новообразование.
Если во время хирургического вмешательства удаляется вся щитовидная железа, то после операции необходимо использовать тиреоидные гормоны всю оставшуюся жизнь.
Болезни щитовидной железы: причины появления, симптомы, диагностика и способы лечения.
Определение
Щитовидная железа (ЩЖ) — железа внутренней секреции, расположенная на передней поверхности шеи, состоящая из двух долей и перешейка.
ЩЖ секретирует йодированные гормоны Т4 (тироксин) и Т3 (трийодтиронин), а также нейодированный гормон кальцитонин.
Основные компоненты, необходимые для образования тиреоидных гормонов — йод и аминокислота тирозин.
Йод поступает в организм с пищей и водой, всасывается в кровь из желудочно-кишечного тракта. Суточная потребность организма в йоде составляет 110–150 мкг/сут.
Регуляция синтеза и секреции гормонов ЩЖ осуществляется через гипоталамо-гипофизарную систему. Гипоталамус секретирует тиролиберин (ТРГ), который стимулирует выделение гипофизом тиреотропного гормона (ТТГ), который, в свою очередь, регулирует рост и функцию щитовидной железы. Между гипоталамусом, гипофизом и ЩЖ существует и обратная связь (избыток йодсодержащих гормонов вызывает снижение тиреотропной функции гипофиза).
Тиреоидные гормоны влияют на все виды обмена: водно-электролитный, белковый, жировой, углеводный и энергетический. Наличие адекватного количества гормонов ЩЖ — необходимое условие для нормального функционирования центральной нервной системы.
Третий гормон щитовидной железы — кальцитонин участвует в метаболизме кальция, препятствуя его вымыванию из костной ткани и тем самым снижая его концентрацию в крови.
Причины заболеваний щитовидной железы
- Нарушение синтеза гормонов:
- из-за недостатка или избытка поступления йода в организм;
- из-за врожденных дефектов развития ЩЖ;
- из-за оперативных вмешательств на ЩЖ;
- из-за применения радиоактивного йода;
- из-за аутоиммунных повреждений;
- из-за воспалительных повреждений.
- Изменение функционального состояния центральной нервной системы.
- Невосприимчивость тканей организма к тиреоидным гормонам.
- Влияние лекарственных препаратов.
Дефицит йода приводит к снижению концентрации тиреоидных гормонов в крови. В результате усиливается продукция тиреотропного гормона, что приводит к компенсаторному увеличению количества тиреоцитов (клеток щитовидной железы). Так развиваются эндемический и спорадический зоб.
Эндемический зоб – увеличение щитовидной железы, возникающее у людей, проживающих в определенных географических районах с недостаточностью йода в окружающей среде. Спорадический зоб выявляют у людей, проживающих в неэндемических районах.
Помимо дефицита йода в образовании нетоксического зоба важную роль могут играть и другие факторы: аутоиммунные, генетические (изменение порога чувствительности к недостатку йода в пище; дефекты ферментных систем, участвующих в синтезе тиреоидных гормонов), пониженное содержание в окружающей среде микроэлементов (кобальта, меди, цинка, молибдена), поступление с пищей зобогенных веществ (тиоцинатов, тиооксизолидонов).
Вирусы, тропные к клеткам щитовидной железы, могут быть пусковым механизмом развития гиперпродукции тиреоидных гормонов.
Лимфоциты щитовидной железы начинают вырабатывать антитела к рецепторам клеточных мембран собственных клеток. Эти антитела оказывают стимулирующее действие на щитовидную железу. В результате нарушения центральной регуляции ситуация выходит из-под контроля, развивается диффузный токсический зоб. Существуют также данные о наследственной предрасположенности к диффузному токсическому зобу.
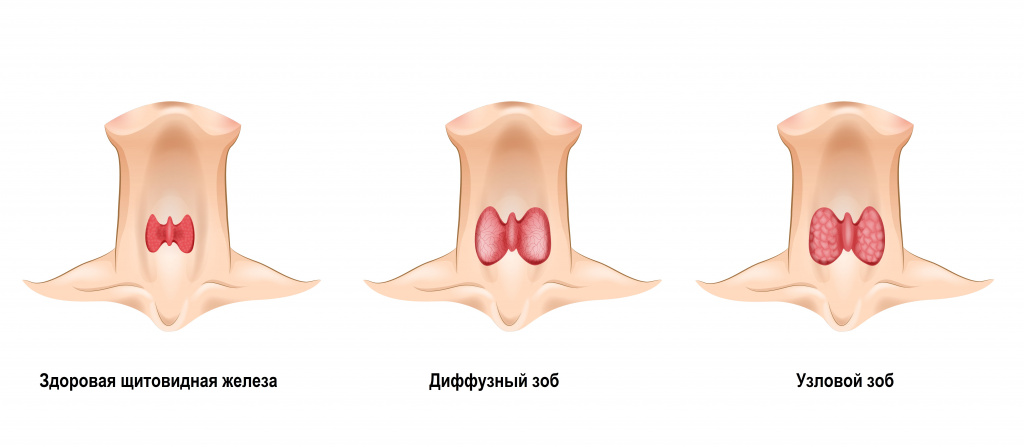
- врожденная аплазия (отсутствие органа) или гипоплазия (недоразвитие органа) щитовидной железы;
- генетически обусловленное нарушение синтеза гормонов в железе;
- недостаток йода в пище;
- избыток йода при приеме матерью йодсодержащих препаратов;
- уменьшение массы функционирующей тиреоидной ткани (аутоиммунный тиреоидит, оперативное вмешательство на щитовидной железе, гнойный тиреоидит, заболевания гипофиза или гипоталамуса).
В результате стойкого снижения уровня гормонов ЩЖ возникает гипотиреоз со сложной клинической картиной.
Причины возникновения воспаления щитовидной железы (тиреоидита) могут быть разными. Имеется связь развития заболевания с перенесенными бактериальными, грибковыми, вирусными заболеваниями лор-органов или поражениями легких преимущественно у лиц с ослабленным иммунитетом.
Инфекция проникает в ЩЖ с током крови, по лимфатическим путям или в результате прямого попадания при травме, ранении, медицинских манипуляций. В результате развивается тиреоидит. У детей чаще имеется связь заболевания с α- и β-гемолитическими стрептококками и разнообразными анаэробными бактериями.
В результате применения некоторых лекарственных средств (интерферонов, интерлейкинов, моноклональных антител, препаратов лития, йодсодержащего рентгеноконтрастного вещества и др.) могут возникнуть медикаментозные тиреоидиты.
В основе нарушения функции щитовидной железы могут лежать изменения функционального состояния центральной нервной системы, в частности гипоталамуса и гипофиза (травма, кровоизлияние, некроз, хирургическое и лучевое удаление гипофиза). Изменение продукции гипофизом тиреотропного гормона приводит не только к изменению функции щитовидной железы, но и к диффузным или узловым патологиям ее ткани.
Аномалии развития щитовидной железы у плода могут стать результатом неблагоприятного воздействия на организм матери во время беременности.
Зачаток щитовидной железы возникает на 2-4-й неделе внутриутробного развития и возможны два вида нарушений развития. Зачаток ЩЖ может задержаться на месте первоначальной закладки или спуститься необычно низко. В подобных случаях щитовидная железа отсутствует на своем обычном месте, располагаясь в нетипичном для себя месте (например, в средостенье).
Наследственный синдром резистентности тканей к тиреоидным гормонам обычно возникает из-за приобретенной мутации генов (у 22% больных) или передаться по наследству от родителей (в 78% случаев).
Для образования доброкачественных опухолей щитовидной железы имеют значение многие факторы: йододефицит, неблагоприятные условия проживания в крупных мегаполисах, работа на вредном предприятии, радиоактивное облучение, генетическая предрасположенность, резкие гормональные перестройки у женщин во время беременности или климакса и другие факторы.
Злокачественные опухоли щитовидной железы составляют около 1-3% среди всех онкологических заболеваний. Рак щитовидной железы наблюдается у женщин примерно в 3 раза чаще, чем у мужчин.
Согласно литературным данным, рак щитовидной железы возникает на фоне определенных предшествующих изменений — зоба, аденомы, аутоиммунного тиреоидита и проходит стадии развития от диффузной гиперплазии (увеличения количества клеток ЩЖ) до злокачественной опухоли.
Некоторые лекарственные препараты могут изменять уровень гомонов щитовидной железы в крови.
Прием антитиреоидных средств, анаболических стероидов, бета-адреноблокаторов, глюкокортикоидов, нестероидных противовоспалительных средств, оральных контрацептивов, гиполипидемических средств, рентгеноконтрастных средств понижают уровень гормонов. Применение амиодарона, эстрогенов, левотироксина, оральных контрацептивов, кортикостероидов и др., напротив, повышает уровень гормонов ЩЖ.
Таким образом, в развитии одного заболевания, могут иметь значение несколько факторов. И наоборот, один и тот же фактор у разных людей может вызвать разные изменения в щитовидной железе.
Классификация заболеваний щитовидной железы
I. Врожденные аномалии щитовидной железы:
- гипоплазия и аплазия ЩЖ,
- эктопия ЩЖ,
- незаращение щитовидно-язычного протока.
II. Эндемический зоб.
III. Спорадический зоб.
IV. Диффузный токсический зоб.
V. Гипотиреоз.
VI. Воспалительные заболевания щитовидной железы.
VII. Травмы ЩЖ.
VIII. Опухоли ЩЖ:
- доброкачественные новообразования,
- злокачественные опухоли.
Симптомы заболеваний щитовидной железы
- Изменение размера железы, в том числе с появлением узлового образования.
- Воспаление щитовидной железы.
- Нарушения функции ЩЖ (повышение или снижение функции).
Воспаление щитовидной железы может начинаться остро, как например, при остром тиреоидите, так и более гладко — при подостром тиреоидите.
Острый тиреоидит, вызванный бактериальной инфекцией, начинается с лихорадки, головной боли, сильной боли и дискомфортных ощущений в области щитовидной железы. Причинами болевого синдрома являются отек щитовидной железы и растяжение ее капсулы. При осмотре определяется опухолевидное образование на передней поверхности шеи, покраснение кожи. При ощупывании определяется увеличенная, болезненная щитовидная железа. При присоединении гнойного процесса температура тела повышается до 39–40°С, усиливается боль, отмечается расплавление тканей и образованием гнойной полости (абсцедирование).
В период, предшествующий развитию подострого тиреоидита, могут наблюдаться боли в мышцах и в горле, недомогание, субфебрильная лихорадка, общая слабость, утомляемость. Затем появляется умеренная или сильная боль в области щитовидной железы. ЩЖ увеличена и болезненна при ощупывании, наблюдается разрастание соединительной ткани, проявляющееся повышением ее плотности.
При тиреоидите Риделя происходит замещение ткани щитовидной железы на фиброзную. При этом развивается зоб деревянистой плотности. В процесс вовлекается не только сама железа, но и окружающие анатомические структуры: трахея, пищевод, сосуды, нервы, мышцы. Заболевание развивается медленно.
Нарушения функции ЩЖ сопровождаются изменением уровня гормонов в крови (гипофункция или гиперфункция).
У больных с гипофункцией щитовидной железы развиваются вялость, медлительность, сонливость, быстрая утомляемость, замедленное мышление и речь, снижение памяти, эмоциональная лабильность, чувство тревоги, галлюцинации вплоть до психоза. Наблюдаются зябкость и плохая переносимость холода, бледная, шелушащаяся, холодная кожа, отеки лица и конечностей, пастозность и маскообразность лица, увеличение языка. Выпадение волос и повышение ломкости ногтей. Грубый, сиплый голос. Увеличивается масса тела при сниженном аппетите. Могут быть нарушения сердечной деятельности — брадикардия, у 10% наблюдается учащение пульса, у 10-50% пациентов — повышение артериального давления. Больные могут быть склонны к бронхитам, пневмонии, которые отличаются вялым затяжным течением. Могут наблюдаться желудочно-кишечные расстройства: снижение аппетита, тошнота, вздутие кишечника (метеоризм), запоры, застой желчи и образование камней в желчевыводящих путях.
Возникающий в организме избыток гормонов щитовидной железы при таких заболеваниях как диффузный токсический зоб, рак ЩЖ, аденома гипофиза, хорионэпителиома и др., также влияет на различные органы и системы. Кожа становится горячей на ощупь и сухой, волосы — сухими и ломкими. Пациенты жалуются на тремор пальцев рук. Возникает повышенная нервная возбудимость, плаксивость, потливость, чувство жара, небольшие колебания температуры, суетливость. Могут быть внезапные приступы мышечной слабости. Характерными симптомами гиперфункции ЩЖ считаются припухлость верхних век и их гиперпигментация, редкое мигание, пучеглазие, слезотечение, светобоязнь и чувство «песка в глазах».
Даже при повышенном аппетите больные могут терять вес за счет ускоренного обмена веществ.
В связи с влиянием гормонов ЩЖ на сердечно-сосудистую систему больных беспокоят нарушения ритма сердца. Со стороны органо ЖКТ могут наблюдаться приступы болей в животе, рвота, расстройство стула, иногда запоры. В тяжелых случаях поражается печень. У женщин может быть нарушение менструального цикла. У мужчин снижается либидо, потенция, может развиваться гинекомастия.
Диагностика заболеваний щитовидной железы
Диагностические мероприятия начинаются с осмотра ЩЖ, во время которого можно обнаружить деформацию шеи, что свидетельствует об увеличении доли железы, ее перешейка или регионарных лимфоузлов. Кожа над железой может быть покрасневшей с выраженным сосудистым рисунком, на шее и на передней поверхности грудной клетки видны расширенные вены.
При пальпации щитовидной железы могут быть обнаружены узлы. Округлая, сферическая поверхность узла характерна для доброкачественных процессов, а плоская, неровная — для злокачественных новообразований.
При аномалиях развития щитовидной железы она может не обнаруживаться на шее, а опухолевидное образование может располагаться на корне языка, переднем средостенье.
Лабораторная диагностика заболеваний ЩЖ должна быть комплексной и включать:
- клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформулу и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
К каким врачам обращаться
При подозрении на заболевание щитовидной железы необходимо обратиться к
врачу-терапевту
или врачу общей практики. При подтверждении диагноза после проведения комплекса лабораторно-диагностических мероприятий лечение назначает
врач-эндокринолог
. При необходимости пациент может быть направлен к
онкологу
или хирургу.
Лечение заболеваний щитовидной железы
При заболеваниях щитовидной железы используют три метода лечения:
- медикаментозную терапию;
- хирургическое вмешательство;
- лечение радиоактивным йодом.
Лечение может быть комбинированным. Метод лечения определяется индивидуально, его выбор зависит от основной причины заболевания, сопутствующих заболеваний, показаний и противопоказаний к лечению, размеров щитовидной железы, возраста больного.
Медикаментозное лечение используется как в качестве самостоятельного метода, так и для подготовки к оперативному вмешательству.
Подбор дозы осуществляется индивидуально, лечение может быть длительным и непрерывным.
Показания к хирургическому лечению заболеваний ЩЖ:
- опухоли щитовидной железы;
- большие размеры ЩЖ со сдавлением или смещением трахеи, крупных сосудов, пищевода;
- загрудинное расположение щитовидной железы;
- тяжелые формы тиреотоксикоза, осложненные мерцательной аритмией;
- неэффективность проводимой медикаментозной терапии;
- непереносимость тиреотоксических препаратов;
- гормонально-активные опухоли;
- абсцедирование и/или наличие осложнений (свищи, медиастинит) при тиреоидитах.
Лечебное действие радиоактивного йода основано на разрушении клеток эпителия железы и применяется главным образом у пожилых больных с тяжелыми сопутствующими заболеваниями.
Показания к лечению:
- гипертиреоз;
- тиреотоксикоз;
- любой вид рака щитовидной железы;
- узловой токсический зоб;
- рецидив после проведенной операции.
Осложнения
- Самопроизвольное вскрытие абсцесса в просвет трахеи пищевода или в средостение с развитием медиастинита.
- Медиастинит (воспалительный процесс в клетчатке средостенья).
- Флегмона шеи (гнойно-воспалительное заболевание с вовлечением в процесс глубоких клетчаточных пространств шеи).
- Сдавление органов шеи.
- Сепсис (системная воспалительная реакция организма в ответ на распространение местного инфекционного процесса с развитием токсемии и бактериемии).
- Свищ щитовидной железы с трахеей (канал, соединяющий щитовидную железу с просветом трахеи).
- Озлокачествление опухоли.
Профилактика заболеваний щитовидной железы
При появлении первых признаков проблем со ЩЖ необходимо обратиться к врачу. На ранней стадии заболевания больные хорошо реагируют на терапию.
Поздняя диагностика чревата развитием осложнений и даже потерей трудоспособности.
Важны профилактические осмотры, регулярные контрольные приемы у лечащего врача с целью коррекции лечения.
Источники:
- Клинические рекомендации «Заболевания и состояния, связанные с дефицитом йода». Разраб.: Российская ассоциация эндокринологов. – 2020
- Е.А. Валдина. Заболевания щитовидной железы: Руководство. 3-е изд. — СПб: Питер, 2006. — 368 с.
- Система поддержки принятия врачебных решений «Эндокринология Клинические протоколы лечения». Согласовано: д.м.н., проф. Анциферов М.Б.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Thyroid gland — именно от английского слова Тиреоид (щитовидная железа) происходят все названия: тиреоидит, тиреоидные гормоны, тиреотоксикоз, гипотиреоз, тироксин, трийодтиронин, тиреоглобулин, тиреотропин и т.д.
Где находится в организме щитовидная железа?
Щитовидная железа расположена под кожей по передней поверхности шеи и лежит на кольцах трахеи. По плотности напоминает жировую ткань. Поэтому, мягкая щитовидная железа не может сдавливать шею и вызывать ощущения «кома в горле». Эти ощущения, чаще всего, появляются во время стресса и связаны с вовлечением в процесс нервных волокон, проходящих в области шеи. Только плотные большие узлы, а также значительно увеличенная щитовидная железа, деформирующая шею, может приводить к подобным ощущениям.
Функции щитовидной железы
Щитовидная железа плода способна захватывать йод и синтезировать гормоны с 12 недели беременности. С 16 недели – полностью сформирована и может самостоятельно обеспечивать организм плода тиреоидными гормонами. Поэтому так важно, чтобы во время беременности будущая мама получала достаточно йода, необходимого не только ей, но и плоду. При недостатке йода не развивается кора головного мозга и ребенок рождается с тяжелой формой умственной отсталости, которая получила название кретинизма. Для выработки гормонов щитовидной железы поступление йода в организм требуется в течение всей жизни. К сожалению, вся территория нашей страны – это территория йод дефицита – йода нет ни в воде, ни в почве. Следовательно, его не накапливают растения. Поэтому каждый человек должен дополнительно принимать препараты йода в течение всей жизни и использовать только йодированную соль в пищу.
Гормоны щитовидной железы
Щитовидная железа вырабатывает 2 гормона: Тироксин (Т4) и Трийодтиронин (Т3). Регулирует их выработку Тиреотропный гормон гипофиза (ТТГ). Регуляция осуществляется по принципу обратной связи: если уровень Т3 и Т4 в крови ниже нормы, уровень ТТГ повышается для стимуляции выработки периферических гормонов; если уровень Т3 и Т4 в крови выше нормы, уровень ТТГ снижается, чтобы не стимулировать выработку периферических гормонов.
Щитовидная железа оказывает влияние на работу всех органов. Важнейшее влияние — на развитие мозга, а следовательно, интеллекта и скорость обмена веществ. Поэтому симптомы недостатка или избытка гормонов щитовидной железы не специфичны и разнообразны, и будут зависеть от того, какой орган страдает больше или раньше остальных у конкретного человека.
Что такое УЗИ?
УЗИ (ультразвуковое исследование, сонография) – процедура для обследования организма посредством ультразвуковых волн. Их частота порядка 20000 Гц, она выше той, которую может воспринять человеческое ухо. Этот анализ безопасен для организма и при необходимости может проводиться часто.
Щитовидная железа вырабатывает йодсодержащие гормоны и хранит йод. Она состоит из двух долей и перешейка и расположена в передней части шеи. Ее правильная работа чрезвычайно важна для нормального функционирования всего организма, а нарушения ведут к ряду заболеваний: рак, базедова болезнь, кретинизм, аденома, микседема и пр.
УЗИ этой железы позволяет узнать, в каком состоянии она находится, есть ли какие-либо патологии или новообразования. Оно показывает изменение ее структуры, из-за которых могут возникнуть различные проблемы со здоровьем.
Как проводится УЗИ?
Перед исследованием не требуется длительной подготовки, но существует несколько правил:
- Рекомендуется не есть за несколько часов до него
- Если предполагается делать допплерографию, необходимо за 3-4 часа принять йодсодержащий препарат
- Перед тем, как лечь на кушетку, нужно снять с шеи все украшения и освободиться от воротника, шарфа и любого другого элемента одежды или декора
Допплер-УЗИ – это вид анализа, который позволяет совместить черно-белое изображение щитовидной железы с цветным отображением кровяного тока. Оно позволяет определить:
- Проходимость кровеносных сосудов
- Нарушения их стенок (утончение/утолщение)
- Направление и скорость
- Индекс сопротивления
Сама процедура проходит так:
- Пациент ложится на кушетку
- На его шею наносится специальный крем
- Сонолог водит прибором по области щитовидной железы, и в это время данные передаются на экран и записываются на жесткий диск компьютера
Общее время исследования – порядка 15 минут.
Показания к анализу для взрослого пациента
Ультразвуковое исследование щитовидной железы назначают в таких случаях:
- Пациент бледен и плохо себя чувствует
- Он испытывает боль в горле/шее и при этом не болеет простудными заболеваниями
- Анализы на гормоны показывают нарушения
- Аритмия
- Сонливость, апатия и вялость
- Внезапное ожирение или истощение
- Слишком частые перепады настроения
При планировании беременности также следует провести такое исследование.
Когда УЗИ щитовидной железы необходимо ребенку?
У детей также могут возникнуть проблемы с работой этого органа. Поэтому врач может назначить такое исследование при следующих признаках:
- Во время осмотра у ребенка обнаружено уплотнение на шее
- У него затруднено дыхание, возникает одышка
- Внезапное увеличение/снижение веса
- Аритмия
- Если пациент перенес тяжелое заболевание, при котором возможны осложнения
Существует несколько предпосылок, при наличии которых рекомендуется делать ребенку профилактический осмотр щитовидной железы:
- Проживание на территории с низким содержанием йода в продуктах
- В больших промышленных городах
- Если у ребенка имеется генетическая предрасположенность к проблемам с этим органом
Нормы щитовидной железы
В результате исследования этого органа важным является состояние его долей. Перешеек между ними у здорового человека может как иметься, так и отсутствовать. Главными показателями являются:
- Размеры
- Структура тканей
- Эхогенность
- Наличие или отсутствие новообразований
Размеры в норме
На результатах УЗИ щитовидной железы размеры и объемы имеют важное значение. Максимальный объем должен рассчитывается в соответствии с весом пациента и может составлять от 12,3 см3 при массе до 40 кг до 35 см3 при 110 кг. Часто у женщин он меньше, чем у мужчин, из-за различий некоторых процессов в работе эндокринной системы. Если железа работает правильно, но при этом ее объем на 1 и более см3 больше, то это также считается нормой.
Отдельно рассматриваются параметры долей. На УЗИ щитовидной железы их нормальные размеры должны соответствовать таким категориям:
- Ширина 1,5-2 см
- Длина 2,5-6 см
- Толщина 1-1,5 см
Перешеек может быть от 4 до 8 мм. Размер паращитовидных желез – 2-8 мм. В норме правая доля может быть немного больше левой (изредка – левая больше правой).
В период беременности размер этого органа может увеличиться, сохраняя нормальное функционирование. Через 3-4 месяца после родов он возвращается в привычное состояние.
У детей до 16-18 щитовидная железа растет постепенно с момента рождения. Может быть увеличена в период полового созревания.
Параметры тканей железы
Структура должна быть зернистой, однородной, железистой и состоять из маленьких фолликул, в которых образуются гормоны. Всего их порядка 30 миллионов.
Ее неоднородность может быть признаком воспалительных заболеваний (диффузный токсический зоб и иные), хотя встречается и у здоровых пожилых людей. Это происходит из-за высокой выработки антител к некоторым ферментам.
Эхогенность
Это параметр, который показывает, как сильно ткани отражают или не отражают ультразвук. Он характеризуется плотностью вещества.
Существует 4 типа эхогенности:
- Анаэхогенный – на мониторе ткани черные, поглощает ультразвук (кровеносные сосуды, доброкачественные образования)
- Изоэхогенный – отражает частично, светло-серый на экране (здоровые ткани)
- Гипоэхогенный – мало отражает, темная область (кисты)
- Гиперэхогенный – полностью отражает, очень светлые части (соединительная ткань)
Если на УЗИ щитовидной железы эхогенность повышена, это может быть признаком иммунных заболеваний.
Новообразования
Анализ помогает выявить различные виды новообразований. Это могут быть:
- Доброкачественные коллоидные узлы, аденомы
- Кисты (содержат жидкость)
- Раковая опухоль
Когда на УЗИ щитовидной железы эхогенность понижена, вероятность наличия кисты или злокачественного образования увеличивается. О нем свидетельствуют размытые границы пятна на сонограмме.
В случае обнаружения таких уплотнений проводят и другие анализы, чтобы уточнить диагноз.
Какие заболевания помогает выявить УЗИ?
В процессе ультразвуковой диагностики врач может обнаружить ряд нарушений. Они определяются в зависимости от размера, объема, структуры тканей и эхогенности. Изменение этих параметров может быть признаком таких заболеваний, как:
- Гипотериоз – уменьшение органа
- Узловой зоб – появление одного или нескольких очагов плотных тканей
- Дифффузно-токсический зоб – чрезмерное увеличение железы
- Воспаление – появление отека и, в некоторых случаях, гноя
- Аденома – доброкачественное опухолевое образование
- Киста – полость, наполненная жидкостью
- Раковая опухоль
Аденому от рака можно отличить по четкости обозначения границ опухоли:
- у доброкачественной они ясно определены и хорошо видны на сонограмме
- у злокачественной – расплывчатые, проросшие в здоровую область
Для установки точного диагноза в таких случаях используют дополнительные методы: анализ крови, КТ, МРТ и другие.
Клиники МЕДСИ предлагают:
- 30 видов ультразвуковых исследований
- современные УЗИ-аппараты экспертного класса – Pro Focus 2202, Philips iU22
- оборудование, которое подходит для обследования детей
- врачи ультразвуковой диагностики и эндокринологи высшей квалификационной категории, кандидаты и доктора медицинских наук
- срочная диагностика
- шаговая доступность – более 20 медицинских центров по всей Москве
Не затягивайте с лечением, обратитесь к врачу прямо сейчас: